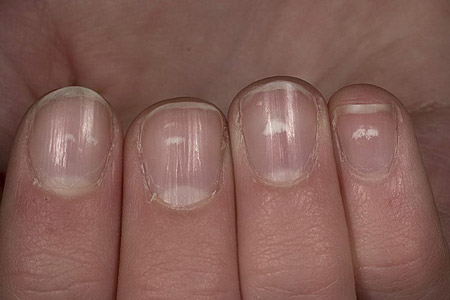
О каких диагнозах расскажут ногти ребенка?
Болезни ногтей у детей встречаются редко, чаще причиной нарушений становится повреждение ногтевой пластины или кожи вокруг нее. Все мамы знают, как «любит» ребенок есть, ковырять ногти, отрывать заусенцы. Патологические изменения вызывают как болезни или травмы ногтевой пластины и кожи вокруг нее, так и проблемы со здоровьем внутренних органов.
Изменение цвета
В норме ногти ребенка нежно-розового цвета с ярко-выраженной белесой лункой у основания. Какие факторы меняют их окраску? На что может указывать определенный цвет?
Белый
Иногда на ногтях рук или ног у ребенка появляются пятна белого цвета. Такое состояние в медицине называют лейконихия.
Различают несколько ее форм:- тотальная, вся ногтевая пластина становится белой;
- полосовидная, образуются поперечные белые полосы;
- точечная, на ногтях у ребенка появляются точки белого цвета;
- ограниченная, проявляется в виде удлиненных пятен небольшого размера.

В народе считают, что белые пятна возникают из-за чрезмерного употребления витаминов и минералов, но на самом деле это не так. Причинами белых пятен на ногтях у ребенка становятся длительные незначительные травмы, механические повреждения ростковой зоны, привычка грызть ногти. На ногах такие изменения могут появиться из-за неправильно подобранной обуви. Белые пятна на ногтях у ребенка могут быть проявлением грибковой инфекции (онихомикоза).
Из системных заболеваний лейконихию вызывают железодефицитная анемия, патологии печени, сердца, интоксикации, нарушение переваривания белков, псориаз, экзема.
Сами по себе белые пятна, полоски на ногтях у ребенка не требуют лечения.
В большинстве случаев это временный косметический дефект, исчезающий по мере отрастания ногтевой пластины. Если они появляются снова, нужно обратиться к врачу, пройти обследование, выяснить их причину.
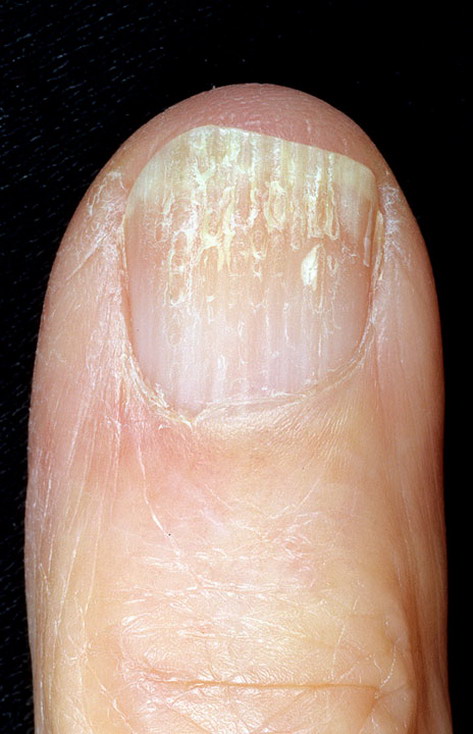
Желтый
Желтый цвет почти всегда является признаком онихомикоза.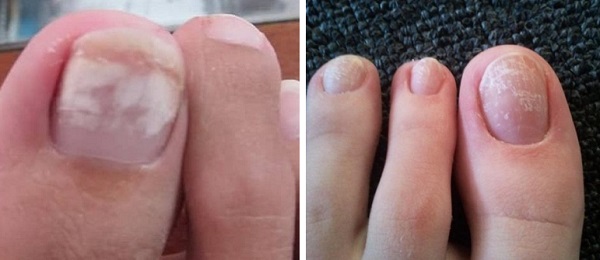 У детей такое заболевание встречается гораздо реже, чем у взрослых. Но исключать его нельзя. Еще желтая окраска характерна для псориаза.
У детей такое заболевание встречается гораздо реже, чем у взрослых. Но исключать его нельзя. Еще желтая окраска характерна для псориаза.
Проверить ребенка на грибок
Кроме этого желтый цвет ногтей у ребенка провоцируют отклонения в работе печени с нарушением обмена билирубина, желтуха, патологии эндокринной и лимфатической системы, хроническое воспаление слизистой околоносовых пазух.
Красный
Красная окраска ногтей у ребенка связана с воспалительными процессами в мягких тканях ногтевого ложа, нарушением оттока крови в капиллярах, расширением мелких сосудов. Часто она наблюдается при высокой температуре, лихорадке.
Красные или коричневые полоски или черточки – это последствия повреждения мелки
|
|
причины возникновения и способы лечения
- Быт
Наши ноготки – это плотные роговые пластинки, которые покрывают тыльную поверхность фаланг пальчиков и защищают мягкие ткани дистальных отделов от повреждений. К тому же внешний вид ногтевых пластин является прекрасным показателем общего состояния организма, и если что-то идёт не так, то ноготки, как и кожные покровы, и волосы нам об этом сигнализируют разными способами. Изменение цвета, тусклость и ломкость ноготков встречаются довольно часто. Также большинство из нас хоть раз сталкивались или видели белые точки или полоски на ноготках. Что может означать подобное явление, ведь изменение цвета ноготка или возникновение каких-либо пятен на нём может быть не только эстетическим дефектом? Давайте разберёмся.
Изменение цвета, тусклость и ломкость ноготков встречаются довольно часто. Также большинство из нас хоть раз сталкивались или видели белые точки или полоски на ноготках. Что может означать подобное явление, ведь изменение цвета ноготка или возникновение каких-либо пятен на нём может быть не только эстетическим дефектом? Давайте разберёмся.
Лейконихия
В медицине такое явление получило название лейконихия, которая представляет собой патологическое изменение поверхности ногтевой пластины и проявляется в виде появления точечных, полосовидных или более обширных участков характерного белого цвета. Роговая часть наших ноготков отличается прочностью, но, несмотря на это, воздействие многих факторов может разрушить её структуру и в слоях ткани начинает скапливаться воздух, который и выглядит как белые пятна или полоски. В народе существует много поверий и примет по этому поводу, которые наделяют белые пятна на каждом пальчике отдельным и конкретным значением. Мы всё же рекомендуем обратиться с этим вопросом к официальной медицине для проведения функциональной диагностики всего организма и установления истинной причины возникновения белых вкраплений на поверхности ноготков.
Виды пятен
Пятна лейконихии имеют разный размер, форму и могут сосредотачиваться не только на различных участках ноготка, но и на разных пальцах одной руки. В связи с этими характеристиками, для этого явления была придумана определённая классификация. Небольшие пятна, расположенные на одном-двух пальцах принято называть ограниченной лейконихией. Круглые пятна разного размера относятся к точечной лейконихии. Патология, имеющая вертикальные или горизонтальные полоски, которые могут расширяться, называется полосовидной лейконихией. При тотальном поражении, белые пятна занимают большую часть ногтевой пластины.
Причины возникновения
Появление белых пятен на ногтях происходит из-за нарушения процесса кератинизации, и как мы уже упоминали выше, в следствие этого, между слоями ноготка образуются пузырьки воздуха, которые и имеют такой вид. Причины возникновения подобной проблемы условно можно разделить на внутренние и внешние. Внешние факторы, влияющие на состояние ногтевых пластин, в большинстве случаев имеют отношение к травматизму ноготков или являются последствием воздействия с бытовыми химическими средствами. Внутренние факторы предполагают наиболее глубокое исследование причины, вызывающей пигментацию ноготков. Это могут быть как незначительные нарушения в обмене веществ или нехватка витаминов, так и серьёзные разлады в работе внутренних органов. Поэтому, если вы заметили на пальчиках странные белые вкрапления, не стоит отмахиваться от поиска причины их возникновения.
Внутренние факторы предполагают наиболее глубокое исследование причины, вызывающей пигментацию ноготков. Это могут быть как незначительные нарушения в обмене веществ или нехватка витаминов, так и серьёзные разлады в работе внутренних органов. Поэтому, если вы заметили на пальчиках странные белые вкрапления, не стоит отмахиваться от поиска причины их возникновения.
Белые пятна на сосках: причины, симптомы и лечение
Появление белых пятен на сосках и окружающих их цветных участках, известных как ареолы, может вызывать беспокойство. К счастью, белые пятна на сосках и ареолах в большинстве случаев не являются поводом для беспокойства.
Белые пятна часто возникают в результате закупорки пор сосков во время кормления грудью или в результате нормальной реакции на изменение уровня гормонов в организме.
В этой статье мы рассмотрим следующие возможные причины появления белых пятен на сосках и ареолах:
- беременность и гормональные изменения
- заблокированные поры и протоки сосков
- инфекции
- более редкие состояния
Мы также смотрим на симптомы, лечение, профилактика и когда обратиться к врачу.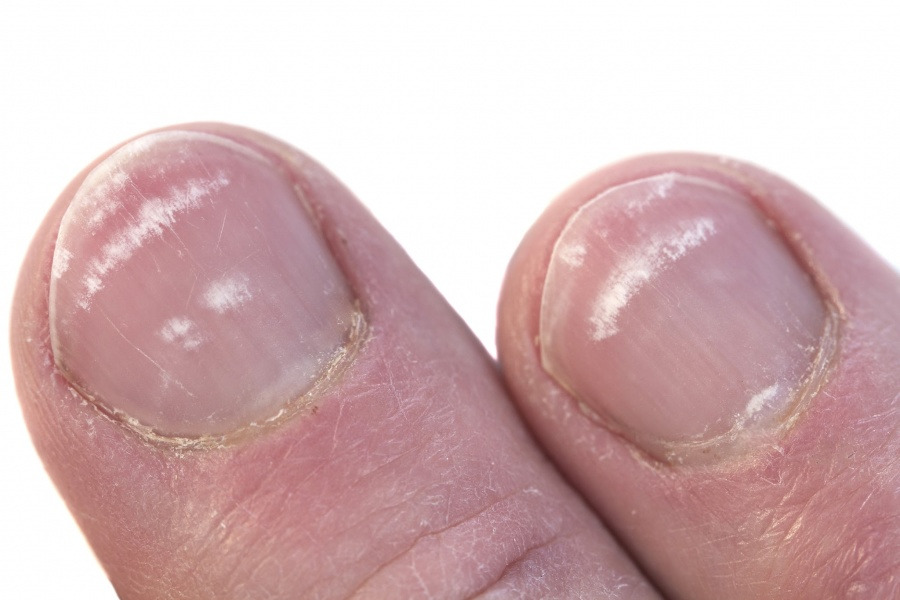
Железы Монтгомери — это основные белые пятна, которые становятся более заметными из-за беременности и гормональных изменений.
Железы Монтгомери присутствуют как на соске, так и на окружающей его ареоле. Они содержат маслянистое вещество, которое сохраняет соски мягкими и эластичными.
Ученые также считают, что запах этого маслянистого вещества побуждает маленьких детей к кормлению и помогает им определить местонахождение соска, когда они впервые начинают кормить грудью.
Симптомы
Изменение размера и количества желез Монтгомери, видимых на соске и ареоле, является одним из самых ранних признаков беременности.Это может произойти даже до утреннего недомогания или других признаков беременности.
Железы Монтгомери могут заполниться воскообразным веществом. В этом случае железа напоминает прыщик с белой или желтоватой головкой. Эти пятна известны как бугорки Монтгомери.
Для этого женщинам не обязательно быть беременными или кормить грудью. Другие изменения женских гормонов могут вызвать такую же реакцию.
Другие изменения женских гормонов могут вызвать такую же реакцию.
Причины изменений женских гормонов включают:
- менструальный цикл
- противозачаточные таблетки
- менопауза
- другое расстройство
Лечение и профилактика
Бугорки Монтгомери безвредны, и при этих изменениях лечение не требуется или увеличение числа.
Эти пятна нельзя сдавливать или выдавливать, так как они могут занести инфекцию.
Людям следует обратиться к врачу, если они обеспокоены появлением белых пятен на сосках или не знают, почему они появились.
Поры сосков — это отверстия протоков сосков, которые ведут к камерам для молока в груди, где женское тело хранит грудное молоко.
Когда кто-то кормит грудью, поры и протоки сосков могут иногда закупориваться молоком.Симптомы и методы лечения различаются в зависимости от того, сколько времени они остаются заблокированными.
Симптомы
Поделиться на PinterestЛюбые изменения формы, цвета или размера соска должны оцениваться врачом.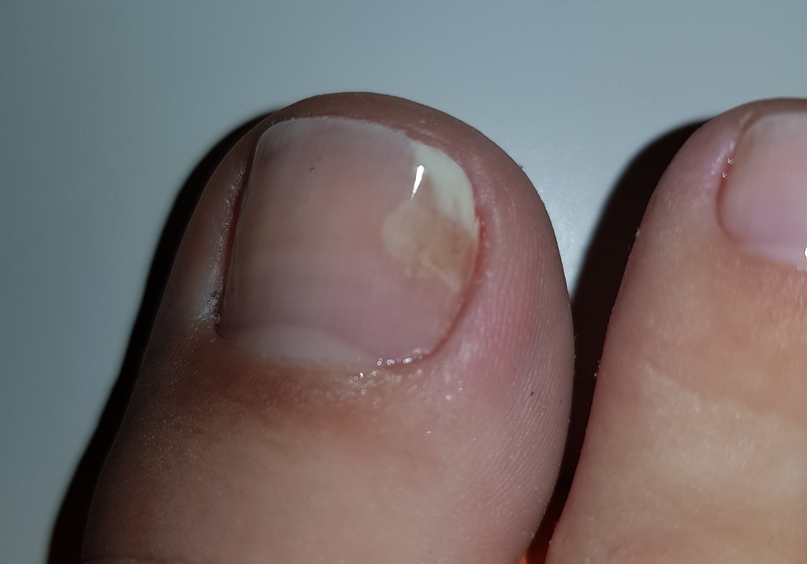
Заблокированная пора
Когда пора соска впервые закупоривается, на соске может появиться белое пятно. Это также известно как пузырек.
Заблокированные поры могут быть болезненными, но обычно они очищаются путем отсасывания во время следующего кормления ребенка.
Молочный пузырек
Если кожа вырастает над отверстием закупоренной поры соска, может образоваться молочный пузырек.Область вокруг белого пятна часто начинает краснеть и воспаляться.
Забит канал
Если пора соски остается заблокированной, молочный канал, ведущий из молочной камеры, также может закупориться и воспалиться.
Шишка и припухлость часто образуются под закупоренной порой соска. Уровень боли увеличивается, и кормление грудью может стать очень неудобным.
Закупорка протока может привести к осложнениям, таким как мастит и абсцессы груди, если не лечить быстро.
Лечение
Забитые поры сосков часто очищаются естественным образом во время следующего кормления.
Когда пора в соске не открывается сама по себе, человек может принять меры, чтобы помочь. К ним относятся:
- размещение теплого компресса на груди и соске перед кормлением
- использование холодного компресса после кормления для уменьшения дискомфорта
- принятие теплого душа и легкое растирание заблокированного соска полотенцем
- массируя грудь и сосок, будьте осторожны, так как они легко образуют синяки
- ручное сцеживание молока перед кормлением для размягчения груди
- направление ребенка к кормлению из пораженной груди сначала
- размещение нижней челюсти ребенка рядом с опухолью, вызванной закупоркой протока
- с использованием обезболивающих, таких как ацетаминофен или ибупрофен, для уменьшения дискомфорта.
Когда кожа разрастается над порой соска и образуется молочный пузырек, вышеуказанные методы лечения не всегда могут разблокировать поры соска.В этом случае людям следует посоветоваться с врачом или акушеркой.
Может потребоваться повторное открытие поры с помощью стерильной иглы для прорыва кожи. Человек, который делает это, должен проявлять большую осторожность, так как он может занести инфекцию в соски и грудь.
Профилактика
Чтобы предотвратить закупорку пор и каналов сосков, можно предпринять несколько простых шагов. К ним относятся:
- убедиться, что каждая грудь полностью опорожнена во время кормления, прежде чем переходить на другую грудь
- убедиться, что ребенок правильно захватывает грудь
- носить бюстгальтер, который подходит правильно
- избегать бюстгальтеров на косточках и обтягивающих бретелей
- избегать ношения тесной одежды
- позиционировать ремни безопасности и детские переноски так, чтобы они не стесняли грудь
- изменение положения ребенка на груди при каждом кормлении
Если закупорка пор и протоков продолжает происходить, людям следует обратиться за советом к кто-нибудь, имеющий соответствующую подготовку, который может проверить правильность положения ребенка и его фиксации.
Человек должен обратиться за медицинской помощью в следующих случаях:
- его грудь покраснела или воспалялась
- он плохо себя чувствовал
- у него поднялась температура
- его беспокоят симптомы
случаи мастита или инфекции могут присутствовать.
Поделиться на Pinterest Те, у кого ослабленная иммунная система, могут подвергаться риску заражения, которое может вызвать появление белых пятен на сосках.Реже инфекция вызывает появление белых пятен на сосках.Инфекции могут быть вызваны грибком, вирусом или бактериями.
Хотя у любого человека может развиться инфекция сосков, наибольшему риску подвержены кормящие матери и люди с ослабленным иммунитетом.
Инфекции сосков, которые могут вызвать появление белых пятен, включают:
- молочницу
- герпес
- субареолярные абсцессы
молочницу
молочница — грибковая инфекция, которая наиболее часто встречается во влагалище. Это также известно как грибковая инфекция.Новорожденные дети могут заболеть молочницей во рту, а затем инфицировать сломанную и потрескавшуюся кожу сосков матери во время кормления грудью.
Это также известно как грибковая инфекция.Новорожденные дети могут заболеть молочницей во рту, а затем инфицировать сломанную и потрескавшуюся кожу сосков матери во время кормления грудью.
Симптомы молочницы: белая сыпь, за которой следует красная, болезненная и воспаленная кожа на сосках.
Герпес
Вирус простого герпеса вызывает герпес. Герпес — это заболевание, передающееся половым путем, которое мать может передать из родовых путей в рот и глаза новорожденного. Затем новорожденный может передать вирус в грудь матери.
Симптомы герпеса — это пузыри, заполненные жидкостью, которые образуют корки, когда лопаются.
Субареолярные абсцессы
Субареолярные абсцессы — это скопления гноя в ткани молочной железы, вызванные бактериальными инфекциями. Они встречаются нечасто и часто являются результатом плохо леченного мастита.
Эти абсцессы не всегда связаны с кормлением грудью, а также могут быть вызваны бактериями, которые проникают в ткани груди через рану, например, прыщи или проколы сосков.
Симптомы субареолярного абсцесса — болезненное образование с обесцвеченной и опухшей кожей.
Лечение
Если кто-то думает, что у него может быть инфекция сосков или груди, ему следует обратиться за медицинской помощью к врачу. Каждая инфекция требует разного лечения.
Молочница
При дрожжевых инфекциях мать и ребенок лечат противогрибковыми препаратами.
Герпес
Герпес может иметь серьезные последствия для здоровья ребенка, поэтому быстрое лечение жизненно важно.Как правило, мать и ребенок получают противовирусные препараты в течение недели.
Субареолярные абсцессы
Субареолярные абсцессы часто требуют курса антибиотиков. Иногда, если они не заживают, необходима операция по удалению гноя из тканей груди или полному удалению протока.
Дополнительные причины появления белых пятен на сосках, которые встречаются реже:
- Витилиго : аутоиммунное заболевание, которое разрушает пигментированные клетки тела.

- Болезнь Педжета : очень редкая форма рака груди с симптомами, похожими на экзему, которая начинается в ареоле и сосках.
Беременность и кормление грудью часто вызывают появление белых пятен на сосках и ареолах груди. Однако некоторые пятна могут быть вызваны инфекцией или другими серьезными заболеваниями.
Рак груди — наиболее распространенный вид рака и вторая по величине причина смерти от рака среди женщин в Соединенных Штатах. Рекомендуемый метод улучшения здоровья груди и снижения риска рака груди — это знать и распознавать изменения груди.
Если кого-то беспокоит состояние груди или сосков и какие-либо изменения в них, ему всегда следует обращаться за медицинской помощью к врачу.
Белое пятно на глазу: причины, симптомы и лечение
Есть всего несколько причин появления белых пятен на глазах, и большинство из них легко поддаются лечению. Наиболее частые причины — язвы роговицы и пингвекулы.
Белые пятна на глазном яблоке могут различаться по степени выраженности. Некоторые из них могут быть незаметны, а другие могут причинить дискомфорт.
Некоторые из них могут быть незаметны, а другие могут причинить дискомфорт.
Любые проблемы со зрением могут вызвать долговременное повреждение зрения. Даже если дискомфорт минимален, всегда обращайтесь к врачу при появлении белого пятна на глазу.
В этой статье мы рассмотрим диагностику и лечение белых пятен на глазу. Мы также обсуждаем способы их предотвращения и возможные результаты.
Условия, при которых может образовываться белое пятно на глазу, включают:
- язвы роговицы
- пингвекулы
- рак
язвы роговицы
Поделиться на PinterestВрач или оптик должен оценить любые изменения в глазу.Изображение предоставлено: Молли Курнит, M.P.H., 2008
Язвы роговицы могут привести к необратимому повреждению зрения. Они также могут привести к слепоте, если их не лечить.
Язвы возникают при повреждении роговицы. Причины повреждения могут включать:
- что-то ударяет или проникает в глазное яблоко
- ожоги
- проблемы с контактными линзами
- сильное царапание посторонним предметом
Если что-то прорывается через поверхность роговицы, может развиться инфекция. Микробы, которые могут привести к инфицированию роговицы, включают:
Микробы, которые могут привести к инфицированию роговицы, включают:
- бактерии
- фузариоз, гриб
- акантамеба, паразит
- вирус простого герпеса
Другие состояния, которые могут вызвать язвы роговицы, включают
- аллергии на глаза, в том числе аллергия на косметику или переносимые по воздуху аллергены
- расстройства иммунной системы, такие как рассеянный склероз
- воспалительные заболевания, такие как псориаз
Pingueculas
Pingueculas — еще одна частая причина появления белых пятен на глазах.Они могут возникать, когда глаза:
- подвергаются воздействию ультрафиолетовых лучей
- контактируют с пылью или песком
- становятся сухими, возможно, из-за воздействия ветра
- раздражаются контактными линзами
- подвергаются дуговой сварке
Пятна пингвекулы белые или желтые, состоящие из жировых или белковых отложений. Они появляются на конъюнктиве, которая представляет собой прозрачное покрытие белой части глазного яблока. Эти пятна обычно неправильной формы и обычно образуются на части глаза, ближайшей к носу.
Эти пятна обычно неправильной формы и обычно образуются на части глаза, ближайшей к носу.
Рак
Рак также может образовываться на глазном яблоке. К ним относятся:
Рак глаза, как они известны, относительно редки. Некоторые виды рака имеют экологические причины, например, воздействие солнца. В других случаях они могут возникать из-за генетики человека.
Язва роговицы, пингвекула или рак глаза могут иметь некоторые общие симптомы, такие как:
- раздражение глазного яблока
- покраснение внутри и вокруг глаза
- помутнение зрения
Каждая причина также имеет некоторые уникальные симптомы.
Симптомы язвы роговицы
- чрезмерное слезоотделение
- светочувствительность
- гной или выделения
- сильная болезненность
- опухоль век
- помутнение зрения
симптомы пингвекулы
без дополнительных симптомов, они могут сопровождаться:
- появлением дополнительных кровеносных сосудов
- ощущением жжения
- зудом
- жалящим
Симптомы рака глаза
Рак глаза изначально может показаться незначительным заболеванием. Проверка зрения должна выявить любые признаки рака глаза, в том числе:
Проверка зрения должна выявить любые признаки рака глаза, в том числе:
- выпуклость на одном глазу
- темное пятно, которое растет с течением времени
- опухоль на веке или глазном яблоке, которая растет
- нарушение зрения, такое как свет, тень или волнистые линии
Каждому, у кого проблема с глазами, которая не проходит через день или два, следует обратиться за лечением.
Обязательно обратиться к врачу, если:
- быстрое изменение зрения
- внезапная боль
- выделения из глаза
Врач может направить кого-нибудь к офтальмологу или оптометристу.Это офтальмологи, которые могут провести полный спектр тестов.
Офтальмолог осмотрит глаз и спросит о недавних травмах. Они также могут провести обследование с помощью щелевой лампы. Чтобы провести этот тест, офтальмолог или оптометрист капает на глаз краситель, называемый флуоресцеином, который они исследуют с помощью специального микроскопа.
Если глазной врач подозревает инфекцию, он может взять небольшое количество ткани для анализа. Это называется биопсией или посевом.
Врачи также могут идентифицировать пингвекулы, исследуя глаз или используя флуоресцеин.Обычно этого бывает достаточно, но врач может запросить биопсию, если он не уверен.
Врач может диагностировать рак глаза с помощью следующих тестов:
- биопсия
- флуоресцентная ангиограмма с использованием красителя для фотографирования подозреваемого рака
- ультразвуковое сканирование для создания изображения глаза и всего, что в нем
Лечение язв роговицы
Врач удалит все инородные тела из глаза, а затем обработает повреждение.
Во время лечения и выздоровления нельзя носить контактные линзы, даже если они не являются причиной язвы роговицы.
Глазные капли — одно из самых распространенных средств лечения язв роговицы. Какой тип глазных капель лучше всего использовать, зависит от причин. Ассортимент глазных капель включает:
Ассортимент глазных капель включает:
- противогрибковые
- антибактериальные
- противовирусные
Обезболивающие доступны как в форме глазных капель, так и в виде таблеток.
После того, как инфекция прошла, люди могут использовать стероидные глазные капли для лечения образовавшихся рубцов.Однако стероиды могут усугубить ситуацию, если их применять до того, как инфекция исчезнет.
Заменители слез могут помочь, если глаза не производят достаточно влаги.
Если повреждение роговицы серьезно, врачи могут заменить часть или всю роговицу новой донорской роговицей.
Лечение пингвекулы
Глазные капли и мази обычно используются для лечения пингвекулы.
Если пингвекула влияет на зрение человека или вызывает сильный дискомфорт, ему может потребоваться операция по ее удалению.Лазерное лечение становится все более распространенным.
Лечение рака глаза
Лечение рака глаза зависит от типа и стадии опухоли. Методы лечения включают:
Методы лечения включают:
- брахитерапию, при которой врач помещает радиоактивные металлические пластины рядом с опухолью
- химиотерапию
- лучевую терапию с использованием лучей радиации для нацеливания на раковые клетки
- операцию по удалению опухоли
- удаление глаза
лучший Способ предотвращения появления белых пятен на глазах — это уход за глазами.Следующие шаги могут помочь защитить здоровье глаз:
- Держать глаза в тени от солнца. Это также может защитить область вокруг глаз.
- Ношение солнцезащитных очков со 100-процентной защитой от UVA и UVB лучей.
- Избегать пыльных условий. Частицы в воздухе могут вызвать повреждение.
- Остерегайтесь купаться в нечистой воде.
- Регулярное мытье рук.
- Не оставлять макияж на ночь.
- При необходимости использовать защитные очки.
- Всегда держать область вокруг глаз в чистоте.
- Использование продукта для увлажнения сухих глаз.

Если у кого-то герпес, он не должен прикасаться к глазам.
Люди, которые носят контактные линзы, всегда должны следовать инструкциям по использованию. Очень важно очищать линзы правильным раствором, регулярно снимать их и заменять, если они повреждены или плохо подходят.
Внешний вид белых пятен на глазах может сильно различаться.Скорее всего, белое пятно — кратковременное состояние. Что касается лечения, результаты после постановки диагноза отличные.
Хотя вероятность того, что белое пятно является раком, невелика, потенциальные риски высоки.
Белые пятна на глазах, как правило, легко поддаются лечению. Ранняя диагностика поможет ограничить воздействие. Поэтому очень важно обратиться к врачу, если на глазу есть какие-либо признаки белых пятен.
Всегда рекомендуется соблюдать правила гигиены, которые помогут предотвратить множество проблем со зрением.Позаботьтесь о защите глаз от солнца, частиц в воздухе и бактерий.
Белые пятна на лице: возможные причины и методы лечения
У многих людей в какой-то момент жизни появляются белые пятна на лице. Пораженные участки могут быть только на лице, а также на груди или руках.
Пораженные участки могут быть только на лице, а также на груди или руках.
Белые пятна могут иметь разную форму. Это могут быть пятна обесцвечивания на лице или небольшие твердые неровности.
В этой статье мы рассмотрим пять основных возможных причин появления белых пятен на лице.Читайте дальше, чтобы узнать больше о них, их причинах и вариантах лечения.
Поделиться на Pinterest Милия может встречаться у людей любого возраста, и ее часто принимают за белые угри.Милии — маленькие круглые твердые белые шишки на лице, которые часто принимают за белые точки. Они развиваются, когда кератин — белок, содержащийся в верхнем слое кожи, — и другие компоненты омертвевших клеток кожи оказываются в ловушке под поверхностью кожи.
Милии чаще всего появляются вокруг глаз, щек и на носу.
Милии могут возникать в любом возрасте как у мужчин, так и у женщин. Чаще всего они возникают у очень маленьких детей, это состояние также называют молочными пятнами.
Причины
Милии могут быть вызваны аллергической реакцией на агрессивные продукты, раздражающим кремом для лица и воздействием солнечных лучей.
Лечение
Милии обычно проходят без лечения в течение нескольких недель. Дерматологи рекомендуют не выдавливать и не прокалывать шишки дома.
Может помочь смена крема для лица или других продуктов, которая могла вызвать реакцию. Взрослым также рекомендуется хороший уход за кожей, в том числе удаление омертвевших кожных покровов с помощью эксфолиантов и использование солнцезащитного крема.
Если состояние не улучшается само по себе, врач или дерматолог может лечить милиум различными способами:
- Прокалывание. Врач или дерматолог извлекут кератин с помощью тонкой иглы медицинского назначения.
- Нанесение крема с ретиноидами.Люди могут использовать это на лице, но не вокруг глаз.
- Микродермабразия. Это процедура, при которой удаляются самые верхние слои пораженного участка.
- Пилинг кожи. Процедура, которая удаляет верхний слой кожи и может использоваться для удаления милиумов.
Милиумы не являются опасным заболеванием и не вызывают дискомфорта, боли или жжения.
Если белые шишки не исчезают сами по себе или если человек считает их неприглядными, посоветуйтесь с врачом об их удалении.
Белый питириаз считается разновидностью экземы. Он выглядит как бледно-розовые или красные чешуйчатые участки на коже, от прозрачных до гладких белых (гипопигментированных) пятен.
Может быть до 20 пятен, часто на лице и руках. Белый лишай более заметен у людей с темной кожей или после пребывания на солнце.
Заболевание чаще всего встречается у детей и подростков, причем 5% детей во всем мире в какой-то момент заболевают этим заболеванием.
Причины
Врачи не знают, что вызывает белый лишай.
Лечение
Пятна обычно исчезают в течение нескольких месяцев, но могут сохраняться до нескольких лет. Специфического лечения белого отрубевидного лишая не существует, но врач может лечить любые симптомы зуда или дискомфорта с помощью стероидного или нестероидного крема.
Если пятна начинают чесаться или чувствовать себя неудобно сухими, человек должен обратиться к врачу.
Витилиго выглядит как участки кожи, утратившие цветовой пигмент. Это может произойти на любом участке тела, в том числе на лице.От него страдает около 1 процента людей во всем мире.
Белые пятна могут начинаться с небольших размеров и иногда оставаться такими, но они также могут медленно увеличиваться, пока пятно не покроет большую часть тела. Иногда цвет может вернуться к пораженному участку, но редко полностью.
Витилиго может возникнуть в любом возрасте, но примерно у половины людей оно развивается до 20 лет.
Причины
Каждый может заразиться витилиго, хотя шансы несколько увеличиваются, если оно есть у кого-то из членов семьи.Фактор наследования еще не полностью изучен, поэтому дети человека, у которого есть витилиго, не обязательно разовьют его.
Витилиго встречается у людей любого цвета кожи, но наиболее заметно на черной коже. Это не заразно.
Клетки кожи вырабатывают пигмент меланин, который придает коже ее цвет. Некоторые ученые считают, что кожа, пораженная витилиго, развивается, когда организм вырабатывает антитело против меланина и разрушает его.
Некоторые ученые считают, что кожа, пораженная витилиго, развивается, когда организм вырабатывает антитело против меланина и разрушает его.
Лечение
Существует несколько возможных методов лечения витилиго.Предлагаемый тип зависит от тяжести состояния.
Людям с витилиго следует постоянно носить солнцезащитный крем и укрываться на солнце, так как пораженная кожа будет легче гореть.
Если человек хочет, он может использовать кремы для цветной кожи, чтобы скрыть участки витилиго, и врач сможет порекомендовать лучшие из имеющихся кремов.
Врач может также порекомендовать противовоспалительные кремы, такие как более сильный кортикостероид, чтобы помочь восстановить недостающий пигмент.
Однако длительный прием кортикостероидов может вызвать нежелательные побочные эффекты, такие как истончение кожи, поэтому врачи могут назначить другие типы противовоспалительных кремов.
Можно использовать лечение искусственным ультрафиолетовым (УФ) светом или фототерапию, часто в течение нескольких месяцев. Лазерное лечение также можно использовать для обработки некоторых участков кожи.
Лазерное лечение также можно использовать для обработки некоторых участков кожи.
Хирургические методы лечения находятся в стадии разработки, но пока не получили широкого распространения.
Поделиться на PinterestПовышение количества дрожжей на коже может изменить ее цвет, вызывая разноцветный лишай.Разноцветный лишай — распространенное заболевание, вызванное дрожжевой инфекцией, при котором на коже появляются более светлые или темные пятна.Это может произойти на любом участке тела и может вызвать зуд, ощущение сухости или шелушения.
Иногда пятна крошечные и иногда заметны только на загорелой коже.
Разноцветный лишай чаще встречается у подростков и молодых людей и часто в тропиках и субтропиках. В умеренном климате обесцвеченные пятна могут исчезнуть в более прохладные месяцы.
Причины
Более 90 процентов взрослых имеют дрожжи под названием Malassezia , живущие на их коже.Это естественное явление и обычно не вызывает никаких проблем.
Однако иногда дрожжи разрастаются. Когда это происходит, он меняет цвет кожи, вызывая разноцветный лишай. Thi
7 распространенных причин появления белых пятен на коже
Изменение цвета кожи — распространенная проблема кожи, которая может проявляться в виде белых и темных пятен или других изменений цвета кожи. Белые пятна на коже обычно указывают на потерю пигментации кожи, и они могут проявляться в виде небольших или крупных пятен, которые могут появиться в любом месте тела, включая шею, плечи, верхнюю часть спины, голени и предплечья.Обычно они не вызывают боли, зуда или раздражения, но обычно вызывают дискомфорт, особенно у людей с более темной кожей, где контраст цвета кожи более очевиден.
Белые пятна могут встречаться у людей всех рас и любого цвета кожи. Они поражают представителей обоих полов и часто встречаются у людей, живущих в жарком влажном климате. Некоторые белые пятна превращаются в коричневые пятна, покрытые беловатой чешуйчатой кожей. Этот вид белых пятен может сопровождаться зудом.
Этот вид белых пятен может сопровождаться зудом.
Причины появления белых пятен на коже
Есть много возможных причин появления белых пятен, но наиболее распространенной является витилиго.
1. Витилиго
Белые пятна, которые появляются на многих участках кожи, обычно вызваны витилиго.
Причины: Витилиго — это состояние, характеризующееся потерей кожного пигмента меланина, который обычно вырабатывается клетками, называемыми меланоцитами. Изменение цвета вызвано разрушением меланоцитов, но точная причина неизвестна. Один из предложенных механизмов включает иммунную систему организма, которая разрушает собственные клетки, что характерно для аутоиммунного заболевания.
Факторы риска: Около 2-5 миллионов американцев, или до двух процентов населения США, поражены витилиго. Белые пятна обычно появляются рано, между первым и третьим десятилетием жизни. В равной степени страдают мужчины и женщины. Факторы риска включают:
- Семейный анамнез витилиго
- Преждевременное поседение волос
- Аутоиммунные заболевания, такие как тиреоидит Хашимото
Симптомы: Быстрая потеря пигментации кожи часто указывает на развитие витилиго.Однако за этим также может последовать период стабильности, когда состояние не прогрессирует. Могут последовать циклы быстрого обесцвечивания и стабилизации беловатого цвета.
Белые пятна на коже, вызванные витилиго, обычно поражают открытые части тела и кожные складки (например, подмышки), но могут также поражать области предыдущей травмы, кожу вокруг родинок или отверстий на теле. Также это можно наблюдать на волосах и веках.
После появления белых пятен кожа может не вернуться к своему нормальному цвету.
Диагностика и лечение: Диагноз этого кожного заболевания легко ставится врачом после изучения истории болезни и физического осмотра. Однако нельзя ни предотвратить, ни навсегда вылечить витилиго. Цель лечения — улучшить внешний вид кожи с помощью косметических средств для маскировки белых пятен, вызвать повторную пигментацию с помощью лечения кортикостероидами или фототерапии, уменьшить пигментацию непораженной области и пересадку кожи.
2.Опоясывающий лишай разноцветный
Разноцветный лишай или разноцветный лишай — еще одно распространенное и безвредное заболевание кожи, которое влияет на цвет кожи.
Причины: Это вызвано дрожжами под названием Malassezia , которые обычно существуют в небольших количествах на коже. Однако определенные условия могут вызвать разрастание дрожжей, вызывая появление белых и красновато-коричневых пятен на коже. Влажная, теплая и жирная кожа способствует чрезмерному росту дрожжевых грибков, особенно в области плеч, шеи, живота и бедер.Это не заразная болезнь.
Факторы риска: Условия, которые приводят к появлению белых пятен на коже, связанных с разноцветным лишаем, включают теплый и влажный климат, чрезмерное потоотделение, жирную кожу, недоедание, беременность, лекарства, такие как кортикостероиды, или любой фактор, который может ослабить иммунная система.
Лечение: Противогрибковые препараты, такие как тербинафин, клотримазол,
Причины появления белых пятен на языке?
Есть несколько условий, при которых белые пятна могут появляться на языке.В некоторых случаях это может стать белым налетом, покрывающим весь язык. Иногда этот белый налет является временным и безвредным, но в других случаях это побочный эффект другого состояния, для адекватного лечения которого может потребоваться медицинская помощь. Выявление других побочных эффектов поможет вам сузить причину появления белых пятен на языке, чтобы вы могли сосредоточиться на их устранении.
Как выглядят белые пятна на языке?
Это будет зависеть от характера причины.Пятна могут быть совсем маленькими и ровными, но могут быть и большими и неправильной формы. В большинстве случаев пятна на языке начинаются по бокам языка и распространяются к центру языка. В некоторых случаях пятна превращаются в налет, покрывающий язык. Он может продолжать расти и становиться довольно толстым, если его не отмечать. Покрытие на языке также может начать приобретать другие цвета в зависимости от продуктов, которые вы едите, или бактерий, которые могут попасть в этот слой.
Причины появления белых пятен на языке
При появлении белых пятен нужно немедленно принять меры, чтобы выяснить их причину.Ниже приведены возможные и частые причины появления белых пятен на языке.
- Дрозд. Одной из наиболее частых причин появления белых пятен или налета на языке является молочница. Это разрастание дрожжей, проявившееся во рту. Эти белые пятна могут развиваться не только на языке, но и на деснах, щеках или нёбе. Пятна, вызванные молочницей, могут напоминать творог и не удаляются легко. Плохое питание и антибиотики могут увеличить риск развития этой проблемы.
- Слишком сухо. Если во рту слишком сухо, на языке могут появиться белые пятна. Эти пятна не опасны, они просто являются признаком обезвоживания. В этом случае пятна не должны приобретать объем или нечеткую текстуру, хотя могут казаться сухими или неудобными.
- Красный плоский лишай. Те, у кого часто появляются пятна на языке или коже, могут быть поражены красным плоским лишаем. По сути, это аллергия на гепатит С.Пятна возникают, когда вы испытываете реакцию из-за состояния. Это состояние усугубляется употреблением табачных изделий. У пациентов нередко появляются более серьезные пятна на языке после употребления жевательного табака. Это также риск, потому что поражения от красного плоского лишая могут стать злокачественными при длительной экспозиции.Но пятна на коже? Это зависит от типа.
Когда на нашем теле появляются белые пятна, это может стать сигналом тревоги. Но не бойтесь; в большинстве случаев белые пятна на коже не являются поводом для беспокойства.
Хотя эти изменения цвета часто безвредны и их можно лечить в домашних условиях, в ваших же интересах обратиться к дерматологу. Они могут помочь определить причину появления белых пятен и выбрать лучший курс лечения для вас.
Вот несколько возможных причин появления солнечных пятен.
Солнечный свет делает жизнь возможной, но может оказать неожиданное воздействие на вашу кожу. Каплевидный гипомеланоз или небольшие белые пятна, более известные как солнечные пятна, возникают после чрезмерного пребывания на солнце.
Солнечные пятна также могут появиться в результате длительного использования солярия.
Солнечные пятна доброкачественные и безболезненные, часто размером от 1 до 10 мм. Хотя солнечные пятна чаще встречаются у людей со светлой кожей и людей старше 40 лет, они могут появиться у кого угодно.
Факторы риска
Солнечные пятна безвредны и не повлияют на ваше здоровье.Однако, если вы заметили следующие изменения, лучше проконсультироваться с врачом:
- пятен становятся темнее
- пятен меняют размер, форму или цвет
- пятна становятся зудящими или болезненными
Профилактика
Лучшие способы предотвратить появление солнечных пятен:
- избегать чрезмерного пребывания на солнце
- регулярно пользоваться солнцезащитным кремом
- носить одежду, закрывающую кожу
Являются ли солнечные пятна признаком рака кожи?
Незащищенное пребывание на солнце может способствовать развитию рака кожи.Однако сами по себе пятна не указывают на рак кожи. Если вас беспокоят изменения в солнечных пятнах, обратитесь к врачу.
Дрожжи, грибок, известный своей способностью вызывать рост хлеба, также являются одним из многих микроскопических организмов, обитающих на вашей коже и поддерживающих рост клеток вашего тела.
Прежде чем вас охватят мысли о том, что ваша кожа — это в основном багет, знайте, что это другой вид дрожжей. Когда дрожжи, которые обычно присутствуют на коже, начинают разрастаться, это приводит к разноцветному лишайнику.
Разноцветный лишай проявляется на коже в виде белых пятен. Иногда он может казаться розовым, красным или коричневым и со временем может становиться больше. Симптомы включают зуд, сухость кожи и шелушение.
Люди, живущие в тропическом климате, более восприимчивы к разноцветному лишая, но он может поразить любого.
Факторы риска
Несколько факторов могут вызвать разноцветный лишай:
- чрезмерное потоотделение
- влажная погода
- ослабленная иммунная система
- жирная кожа
Лечение
Для лечения разноцветного лишая, в зависимости от от степени тяжести инфекции.Безрецептурные варианты включают очищающие средства или противогрибковые кремы, мыло, лосьоны и шампуни, содержащие:
- клотримазол
- миконазол
- сульфид селена
- тербинафин
Если инфекция более серьезная, Врач может назначить крем, шампунь или таблетки для местного применения.
Профилактика
Хотя разноцветный лишай поддается лечению, кожа может оставаться обесцвеченной в течение длительного времени.У вас также больше шансов снова получить разноцветный лишай, если он был у вас в прошлом. Чтобы предотвратить повторяющиеся инфекции:
- используйте лечебные очищающие средства в жаркое или влажное время года
- избегайте чрезмерной жары
- ограничивайте или избегайте пребывания на солнце
- избегайте чрезмерного потоотделения
Pityriasis alba, или PA, является заболеванием кожи, которое обычно поражает дети в возрасте от 6 до 12 лет. Обычно исчезает к взрослому возрасту.
PA выглядит как красные чешуйчатые пятна, которые со временем становятся светлее.Причина ПА неизвестна, но считается, что она связана с экземой у людей с атопическим дерматитом.
Это более очевидно у тех, у кого появился загар от солнца или у тех, у кого цвет кожи более темный.
Лечение
PA не заразно и иногда проходит самостоятельно. Врач также может назначить местные стероиды или нестероидные кремы для лечения симптомов.
Профилактика
Невозможно предотвратить ПА, но вы можете уменьшить ее симптомы, практикуя рутинный уход за кожей, который включает:
- принятие теплых или теплых ванн или душа, а не горячих
- защита от воздействия солнца
- использование увлажняющих кремов на основе (например, CeraVe) в течение дня
- избегание ароматных продуктов
Витилиго — это аутоиммунное заболевание, которое возникает из-за потери меланоцитов — клеток, вырабатывающих пигмент, — и оставляет на коже белые пятна.
Эти пятна могут появляться на любом участке тела и различаться по размеру. Это расстройство может затронуть кого угодно — даже Майкла Джексона.
Факторы риска
Причины витилиго до сих пор неизвестны, но исследователи считают, что это аутоиммунное заболевание, поскольку организм атакует собственные клетки. Люди с другими аутоиммунными заболеваниями также подвержены более высокому риску развития витилиго.
Витилиго может появиться после:
- получения сильного солнечного ожога или пореза
- при высоком уровне стресса
Лечение
От витилиго нет лекарства, и самый простой вариант — вообще ничего не делать! Супермодель Винни Харлоу доказывает, что белые пятна всегда присутствуют.
Уроки макияжа, скрывающего витилиго, также возможны, если вы предпочитаете.
Некоторые другие методы лечения, которые следует обсудить с врачом, включают:
- лечебные кремы
- лекарства, влияющие на иммунную систему
- световая терапия
- хирургические процедуры
- безрецептурные добавки, такие как фолиевая кислота, витамин C или витамин B-12 ( в сочетании со светотерапией)
Милии — маленькие белые кисты, которые обычно обнаруживаются на лице в области глаз, носа и щек.Чаще всего они встречаются у новорожденных, но могут появиться в любом возрасте.
Милиумы обычно белого или желтого цвета, часто безболезненны и не считаются вредными. Однако у некоторых людей они вызывают дискомфорт.
Милия подразделяется на первичную и вторичную.
Первичные милиумы появляются случайно, когда кератин застревает под кожей. Вторичные милиумы возникают в результате повреждения кожи, повреждения кожи или приема некоторых лекарств или продуктов.
Факторы риска
Милиумы могут появиться спонтанно или в результате:
- волдырей
- солнечных повреждений
- длительного приема стероидов
- процедур по шлифовке кожи
В редких случаях у людей появляются милиумы, окруженные приподнятой кожей то есть красный, чешуйчатый и зудящий.Это известно как «milia en plaque». Причина образования милиального налета неизвестна и может случайным образом появляться на здоровой коже.
Считается, что милиальный налет может быть признаком дискоидной красной волчанки или DLE, аутоиммунного заболевания, которое может вызывать язвы и рубцы на лице, волосистой части головы и в областях ушей.
Milia en plaque может поражать людей любого возраста, но чаще всего встречается у женщин среднего возраста.
Лечение
В некоторых случаях милиумы исчезают в течение от нескольких недель до нескольких месяцев.В противном случае могут помочь следующие методы лечения:
- Криотерапия. Используется жидкий азот, чтобы заморозить милиумы для удаления.
- Удаление крыши. Процесс, при котором стерильной иглой удаляется содержимое кисты.
- Ретиноиды для местного применения. Для отшелушивания кожи.
- Удаление лазером. Также известна как «лазерная абляция».
- Деструктивный кюретаж. Хирургический метод удаления.
Профилактика
Хотя милиумы могут возникать спонтанно, вы можете предпринять профилактические меры:
- Используйте мыло, не содержащее масел, для очистки кожи.
- Увлажняйте лицо и участки, подверженные образованию милиумов.
- Используйте сыворотку для лица с витамином E или витамином A.
Экзема, также известная как атопический дерматит, представляет собой хроническое заболевание, которое может проявляться на любом участке тела в виде зудящей чешуйчатой сыпи. Общие симптомы включают зуд, сухость, шероховатость, шелушение, воспаление и раздражение кожи.
Хотя экзема чаще встречается у младенцев и маленьких детей, она может поражать любого человека практически любого возраста.
Факторы риска
К основным факторам риска экземы относятся:
- экзема в семейном анамнезе
- аллергия
- астма
- сенная лихорадка
Лечение
- тяжелые кремы или мази (такие как вазелин)
- антиамины
- избегать агрессивного мыла, моющих средств и определенных тканей
- принимать теплые или теплые ванны или душ, а не горячие
- вносить изменения в образ жизни для снижения стресса
- световая терапия (NBUVB)
Существует также Dupixent, инъекционный, который одобрен FDA для лечения атопического дерматита для подростков от 12 до 17 лет.
Врач может прописать кортикостероиды местного действия, чтобы уменьшить симптомы. Имейте в виду, что использование любого типа стероидов может иметь негативные побочные эффекты, такие как истончение кожи, раздражение или изменение цвета.
Однако при использовании по назначению и под руководством дерматолога побочные эффекты менее вероятны.
Профилактика
- Увлажняйте, увлажняйте, увлажняйте!
- Принимайте более короткие душевые / ванны с теплой или теплой водой.
- После купания всегда промокните кожу мягким полотенцем.
- Уменьшите воздействие триггеров, таких как стресс, пот, аллергены и некоторые мыла / моющие средства.
Склеротический лишай — это необычное заболевание, которое вызывает появление тонких пятнистых белых пятен на коже как у мужчин, так и у женщин. Часто появляется в области половых органов.
Причина неизвестна, но исследователи полагают, что это может быть связано с гиперактивностью иммунной системы или гормональным дисбалансом.
Симптомы могут быть разными. У некоторых пациентов нет дополнительных симптомов. Другие могут испытывать сильный зуд, затрудненное мочеиспускание, болезненный секс или кожу, которая легко покрывается синяками, слезами или кровотечением.
Факторы риска
Хотя склеротический лишай может появиться у любого человека в любом возрасте, риск этого состояния выше для:
- женщин в постменопаузе
- женщин в препубертатном периоде
- необрезанных мужчин
Лечение
- кремы
- лечение ультрафиолетом
- лекарства
- удаление крайней плоти
Некоторые домашние средства, которые следует учитывать при симптомах, включают:
- нанесение лубриканта
- избегание грубого мыла
- использование овсяных ванн или сидячих ванн
- нанесение прохладных ванн компресс
- прием пероральных антигистаминных препаратов
Профилактика
Склеротический лихен не заразен, и его причина неизвестна.


 Неполноценное питание
Неполноценное питание
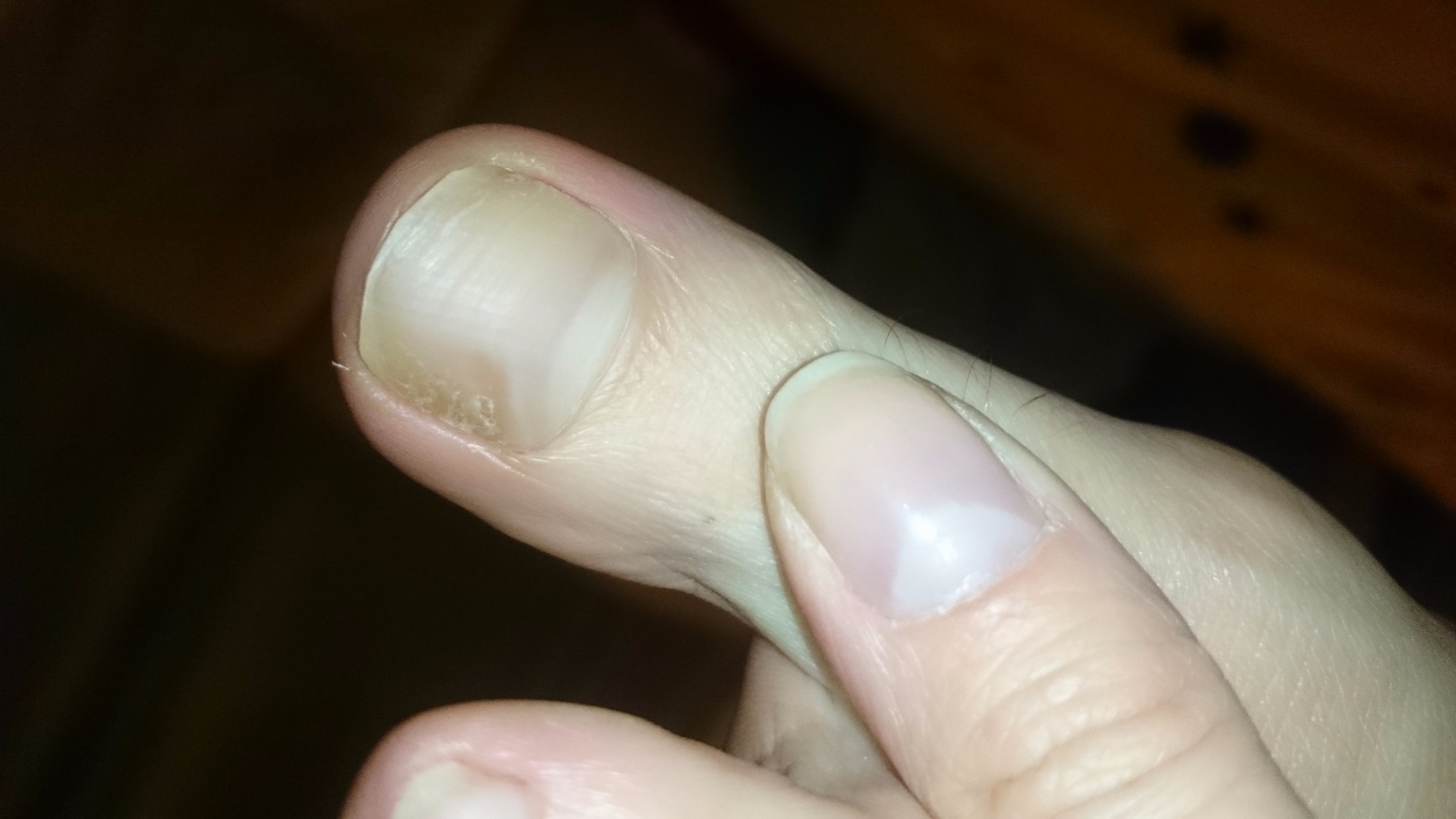
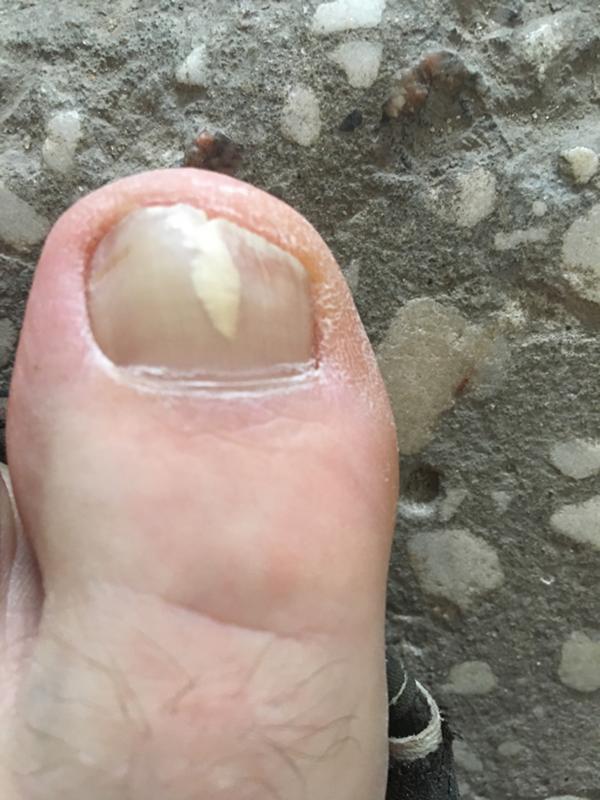
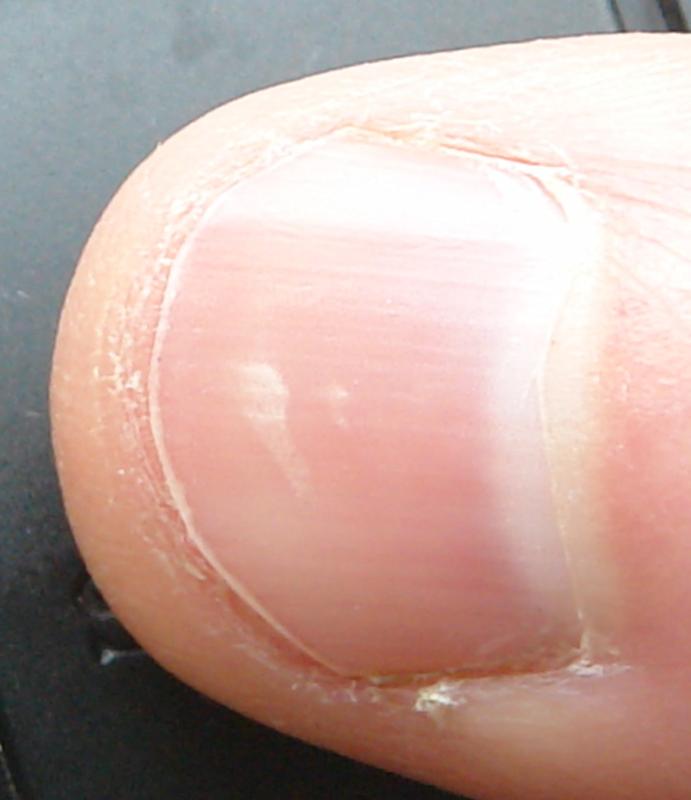
 Втирают подогретую смесь оливкового масла и сока (1:1) в ногтевую пластину, повторяют 2-3 раза в неделю.
Втирают подогретую смесь оливкового масла и сока (1:1) в ногтевую пластину, повторяют 2-3 раза в неделю.