Влияние общего наркоза на организм человека
Постараюсь рассказать Вам о влиянии наркоза на организм человека, а в частности на головной мозг.
Наркоз – это состояние потери сознания, которое вызывается искусственно и характеризуется своей обратимостью. При наркозе возникает обезболивание, что позволяет применять его в хирургии с целью избавления пациента от страданий, связанных с ощущением физической боли. Состояние наркоза достигается при помощи анестетиков, существует определенная врачебная специализация – анестезиолог, который подбирает оптимальную дозу и комбинацию препаратов исходя из индивидуальных особенностей организма пациента, кроме того имеет значение тип медицинского воздействия. Часто бывает так, что наркоз вызывает опасения у людей в значительной степени больше, нежели сама хирургическая операция. Помимо всего прочего, о наркозе ходит много слухов и кривотолков, некоторые опасаются, что наркоз может послужить причиной летального исхода. Так ли это на самом деле? Как влияет наркоз на организм человека? Опасен ли он, повлияет ли наркоз на дальнейшие проблемы с памятью и познавательные функции человека?
Не хочется никого обидеть, но очень часто слышу удивительные по безграмотности и невежеству высказывания о наркозе на этот счёт не только от обывателей, но и от врачей, но практически любой неанестезиолог с удовольствием скажет Вам глубокомысленно что-то вроде «наркоз – всегда наркоз» или «наркоз не конфетка». Хорошо хоть большинство не повторяет общепринятых глупостей о том, что «наркоз отнимает 5 лет жизни у человека» или «действует на сердце». Пациенты, которые идут на операции под общей анестезией с удовольствием пишут в различных форумах, как они боятся «общего наркоза», а хор доброжелателей им вторит: «да, да, наркоз – это как немножечко умереть», «у наркоза масса противопоказаний», «может быть аллергический шок!». Такое ощущение, что без обезболивания можно обойтись и следить за соматическим состоянием пациента во время сложнейших и травматичнейших вмешательств не надо.
Большинство из нас знает о наркозе то, что он применяется во время операций в качестве обезболивающего средства, на этом наши знания оканчиваются и начинаются страхи, переживания, домыслы. Общее обезболивание, или наркоз является ограниченным по времени состоянием отсутствия сознания при введении специальных обезболивающих препаратов, в течение этого времени пациенту проводится хирургическая операция, после чего сознание больного восстанавливается. Действия анестезиолога направлены на то, чтобы избавить пациента от боли в момент операции, а также для обеспечения нормального и безболезненного перехода в состояние сознания, с отсутствием у него дискомфорта.
О том, как влияет общий наркоз на организм человека, следует говорить исходя из того, какой именно вид наркоза применяется. Общую анестезию разделяют по нескольким признакам, но мы углубляться не будем опять же, а лишь назовём и характеризуем основные виды, применяемые в практике. На больших операциях на внутренних органах, расположенных выше диафрагмы, которая отделяет полость грудной клетки от брюшной, как правило, применяется наркоз с искусственной вентиляцией лёгких, а, при операциях на сердце, и с искусственным кровообращением. Препараты для наркоза могут вводиться как внутривенно, так и с вдыхаемым воздухом, или же и тем и другим способом. Иногда такой наркоз подкрепляют ещё спинальной (субдуральной) или же эпидуральной анестезией, которые, в свою очередь, могут использоваться самостоятельно. При спинальной анестезии препарат вводится под твёрдую мозговую оболочку в жидкость, омывающую спинной мозг на уровне его сегментов, ответственных за чувствительность в зоне операции. На срок действия анестетика эти сегменты и все те, которые находятся ниже их, становятся нечувствительными к боли, а анестезированные части тела – неподвижными. При эпидуральной анестезии лекарство, её вызывающее, вводится над твёрдой мозговой оболочкой, на уровне нервных стволов, отходящих от спинного мозга и, омывая их, вызывает прерывание чувствительных и двигательных нервных импульсов в месте действия лекарства.
Анестезиолог выбирает вид наркоза на основании индивидуальных особенностей оперируемого, выбор зависит от его физического состояния, от того, какая операция проводится, имеет значение даже уровень квалификации хирурга и самого анестезиолога. Для того, чтобы провести одну и ту же операцию разным людям, к ним могут быть применены разные виды обезболивания, для пациента подбирается идеальное сочетание препаратов, что достигается смешением разных препаратов и видов обезболивания. Таким образом, значение специалиста-анестезиолога чрезвычайно трудно переоценить, этот врач обязательно присутствует при всех серьезных операциях.
Люди, перенесшие операцию, а, следовательно, общий наркоз, говорят о следующих симптомах и неприятных моментах после применения к ним обезболивающих препаратов:
Во-первых, возможны нарушения памяти, которые проявляться могут по разному, от малозаметных единичных случаев до регулярных и ярко выраженных, возникших резко.
Во-вторых, после применения наркоза некоторые отмечают нарушения сна, которые могут преследовать даже по прошествии нескольких месяцев после операции.
В-третьих, непосредственно после операции, применение наркоза может вызывать головные боли, галлюцинации, нарушения слуха и речи.
И это далеко не полный перечень неприятностей, которые могут быть вызваны применением наркоза, о чем говорят люди, перенесшие это.
Теперь поговорим о влиянии общего наркоза на головной мозг:
Одними из последствий наркоза являются нарушение памяти, снижение внимания, а также ухудшение способности к обучению. Описанные выше расстройства в медицине называются послеоперационной когнитивной (познавательной) дисфункцией. Наблюдающиеся после наркоза нарушения памяти всегда доставляют пациентам много хлопот. Пациентов беспокоит, что произошло после наркоза с их памятью, как долго это будет длиться, что можно предпринять, чтобы облегчить состояние. Как правило, анестезиологи не могут дать чётких ответов на поставленные выше вопросы. Нарушение памяти после наркоза является не таким уж редким осложнением. Большинство исследований, касающихся посленаркозных нарушений памяти, были посвящены операциям на сердце. Было показано, что в течение первой недели после проведенного наркоза нарушения памяти встречаются у 30-80% кардиохирургических пациентов. Пациенты, которым выполнялись не кардиохирургические операции подвержены несколько меньшему риску развития нарушений памяти после наркоза. Так, в первую неделю после наркоза снижение памяти и внимания отмечается у 25% пациентов, а через 3 месяца – у 10% пациентов. Существуют работы, которые показывают, что после перенесенного наркоза когнитивные расстройства могут сохраняться на протяжении года и более.
Учёные не пришли к единому мнению какой вид анестезии оказывает наименьшее влияние на головной мозг. По мнению одних, такие нарушения познавательных функций, как память, внимание и обучаемость, встречаются с одинаковой частотой, как при общей анестезии, так и при регионарных методах обезболивания (спинальной анестезии; эпидуральной анестезии). По заключению других, регионарная анестезия связана с меньшим количеством инцидентов нарушения памяти и внимания.
Нет четкого ответа применительно вредности или безвредности отдельно взятых препаратов для наркоза. Считается, что в развитии нарушений памяти во время наркоза имеют значение резкие сдвиги в доставке кислорода к головному мозгу. При проведении анестезии возможно развитие определенных состояний, с которыми связано развитие временного кислородного голодания коры головного мозга. Эти состояния связаны со значительным падением артериального давления и выраженным снижением содержания кислорода в крови.
Несмотря на то, что причины интеллектуальных посленаркозных нарушений продолжают оставаться неясными, учёные нашли ряд факторов, которые увеличивают риск развития нарушений внимания и памяти после наркоза: пожилой возраст, повторный наркоз, длительная по времени операция, низкий уровень образованности пациента, а также развившиеся после операции инфекционные и дыхательные осложнения.
Для того чтобы не пугать потенциальных пациентов, я как нейрохирург могу сказать, что зачастую, все проблемы с памятью и познавательными функциями обратимы! Существует достаточные арсенал средств для решения этого вопроса, которые в большинстве случаев помогут не привести к развитию осложнений или помогут в максимально быстрые сроки восстановить утраченные функции.
Самое главное, о чем хочу сказать в заключении – конечно всегда оценивается риск проведения анестезии и объема проводимого оперативного вмешательства. Всегда необходимо делать ВЫБОР!
Выбор конечно за Вами, но после объяснения КОМАНДЫ (анестезиолога и хирурга) о развитии возможных за- и против — и о возникновении возможных осложнений.
Под словом КОМАНДА подразумеваю слаженный коллектив (анестезиолога, хирурга, медициских сестер) который работают в одном направлении — во благо пациента с хорошим качеством жизни!
Наркоз: Мифы и реальность | sntat.ru
Сегодня во всем мире свой профессиональный праздник отмечают анестезиологи – люди, с чьей профессией мы, к счастью, встречаемся не часто, но хотим знать о ней как можно больше.
Начнем с того, что анестезия – это процесс снижения чувствительности всего тела, его части или искусственное введение человека в глубокий сон с полным обезболиванием. Анестезию подразделяют на общую и местную. Так называемый наркоз относят к общей анестезии. А тот же самый лидокаин – к анестезии местной.
Местная анестезия
Местная, или, по-другому, регионарная анестезия – это блокада периферических нервов, нервных сплетений или сегментов спинного мозга. Такой метод используется, чтобы прервать передачу болевого импульса от раны в головной мозг. Во время такого обезболивания человек всегда находится в сознании. Местная анестезия делится на несколько видов.
Инфильтрационная анестезия — это блокирование передачи импульса на уровне болевых рецепторов и мелких нервных ветвей. Такой метод используют хирурги самостоятельно, без анестезиолога. К примеру, при вскрытии панариция, фурункула или при удалении зубов.
«В списке местных видов обезболивания существует проводниковая анестезия, то есть блокирование передачи импульса на уровне ствола нерва или нервных сплетений. Мы чаще всего используем как раз таки такой вид анестезии. К примеру, при необходимости полностью обезболиваем плечевой сустав», – рассказал заведующий отделением реанимации и интенсивной терапии № 4 РКБ Руслан Гилялов.
Можно также при необходимости полностью обездвижить и обезболить человека «по пояс». При спинномозговой анестезии медики вводят анестетик в пространство между твердой и паутинной оболочками спинного мозга. Препараты в этом случае действуют три-четыре часа.
«Существует еще и эпидуральная анестезия — блокирование передачи импульса на уровне корешков спинномозговых нервов. Такой вид обезболивания используют во время родов. Это не анестезия, а анальгезия. Там подбирается концентрация препарата таким образом, чтобы не вызвать мышечную слабость, чтобы женщина могла активно тужиться, участвовать в родовом процессе. Это совершенно безопасно», – добавил анестезиолог-реаниматолог.
В среднем в Центре травмы Республиканской клинической больнице в год проводится около шести тысяч анестезий. Из них, по словам врачей, примерно 70 процентов – это варианты регионарной анестезии.
Общая анестезия
Общая анестезия делится на три вида: ингаляционная, внутривенная и смешанная.
Вообще, история наркоза в мире началась именно с ингаляционного метода обезболивания. В 1846 году в бостонской клинике США Уильям Томас Грин Мортон провел первую удачную публичную демонстрацию эфирного наркоза при удалении подчелюстной опухоли. В России врач и ученый Николай Иванович Пирогов применил эфирный наркоз во время операции в феврале в 1847 года.
Раньше эфир, а позже и другие ингаляционные анестетики были единственным способом для врачей провести операцию пациенту не в сознании и относительно безболезненно. Сегодня же газ в чистом виде применяется редко.
«Газ поступает к пациенту ингаляционным путем. Человек засыпает и пребывает в этом состоянии до окончания оперативного вмешательства. В чистом виде ингаляционная анестезия уже практически не проводится, только, пожалуй, в детской анестезиологии. Как правило, анестезия сегодня комбинированная – препараты вводят и ингаляционным путем, и внутривенным», – отметил Руслан Гилялов.
По словам анестезиолога, любая анестезия сегодня – многокомпонентная. Процесс введения человека в состояние наркоза состоит из нескольких этапов.
«Во-первых, нам нужно отключить сознание человека, чтобы он погрузился в глубокий сон. Во-вторых, вводится сам обезболивающий препарат, потому что сон сам по себе не защищает человека от боли. Затем мы вводим препараты, которые воздействуют на вегетативную нервную систему. К примеру, уменьшают секрецию слюнных желез, предотвращают повышение температуры и так далее», – объясняет Руслан Гилялов.
Далее врачи вводят, также внутривенно, миорелаксанты – препараты, которые вызывают расслабление скелетной мускулатуры. Как правило, их применяют при любых серьезных операциях. Вместе с введением миорелаксантов человека подключают к аппарату искусственного дыхания. Такой комплекс анестезии проводится, к примеру, во время операций на грудной клетке и органах брюшной полости.
Вместе с введением миорелаксантов человека подключают к аппарату искусственного дыхания. Такой комплекс анестезии проводится, к примеру, во время операций на грудной клетке и органах брюшной полости.
К слову, врачи вводят человека в глубокий медикаментозный сон – схожее состояние с наркозом – при тяжелых травмах. Это делается для того, чтобы центральная нервная система находилась под защитой.
«Сегодня мы можем протезировать практически все жизненно важные функции. Поэтому держать пациента в состоянии медикаментозного сна мы можем очень долго», – подчеркнул заведующий отделением реанимации и интенсивной терапии № 4 РКБ.
Мифы
Существуют несколько мифов, которые возникли вокруг наркоза и анестезии в целом. Большая часть из них, по словам врачей, связаны с недостаточной осведомленностью населения.
К примеру, истории о том, что человек во время наркоза чувствует, что с ним происходит, и слышит разговоры врачей, казанский анестезиолог называл фантастикой.
«Когда пациент находится в состоянии наркоза, врачи и аппаратура постоянно следят за показателями жизнедеятельности. Существуют мониторы, которые оценивают частоту сердечных сокращений, концентрацию выдыхаемого углекислого газа, насыщение крови кислородом, артериальное давление, электроэнцефалографию, мониторинг глубины анестезии и так далее. Это полный контроль человека. Поэтому истории про то, что человек чувствовал что-то под наркозом, – из области фантастики или Голливуда, скорее всего», – поделился мнением Руслан Гилялов.
Бытует мнение о том, что наркоз сокращает жизнь. По словам врачей, сократить срок жизни или вовсе прервать ее может заболевание, но не анестезия.
«Говорить о том, что наркоз сокращает жизнь, я считаю, неправильно. Это заблуждение. Тем более если сравнить наркоз и саму операцию: кто-нибудь может сказать, что вреднее? Анестезия сама по себе, конечно, грубое вмешательство в организм человека. Но ведь анестезиология и существует как целая специальность поэтому. Анестезиолог оценивает риски, определяет оптимальные виды обезболивания, и он полностью отвечает за состояние пациента во время операции», – объяснил медик.
Анестезиолог оценивает риски, определяет оптимальные виды обезболивания, и он полностью отвечает за состояние пациента во время операции», – объяснил медик.
И самым главным, распространенным мифом среди пациентов и их родственников является теория о небезопасности наркоза для организма.
«Все виды являются безопасными для человека. Существуют, конечно, мнения о том, что анестезия вредит здоровью, но я считаю, что это пережитки прошлого. Люди просто недостаточно информированы. Адекватная анестезия никакого вреда организму не принесет», – добавил Руслан Гилялов.
5 фактов о наркозе, которые нужно знать до операции
Фото: пресс-служба «Клиника Нуриевых»
Решиться на хирургическую операцию всегда непросто. Добавляет беспокойства наркоз, о котором до сих пор много устаревших представлений. Что такое современная анестезия, читайте в материале Клиники Нуриевых, где проводят операции по гинекологической, урологической и интимной хирургии.
1. «Местного наркоза» не бывает
Сначала разберемся с терминами. Основное понятие для хирургов и анестезиологов – «анестезия», то есть потеря чувствительности. Местная анестезия, это когда врачи «выключают» чувствительность на ограниченных участках тела (например, при лечении зуба). Общая анестезия дает медикаментозный сон и полную потерю чувствительности. Общую анестезию и называют словом «наркоз». От анестезии нужно отличать аналгезию – уменьшение болевой чувствительности. Во время операции анестезия сочетается с аналгезией. За каждую задачу отвечают разные группы препаратов.
2. После наркоза можно проснуться сразу и в ясном сознании
Принято думать, что долгое и тяжелое пробуждение – это обязательное последствие общей анестезии. Многих пациентов пугает, что они перестанут контролировать свои действия при выходе из наркоза. Эти некомфортные состояния возникают, когда для анестезии используют такие общие анестетики, как кетамин, тиопентал натрия, закись азота и другие препараты, дающие побочные эффекты на центральную нервную систему.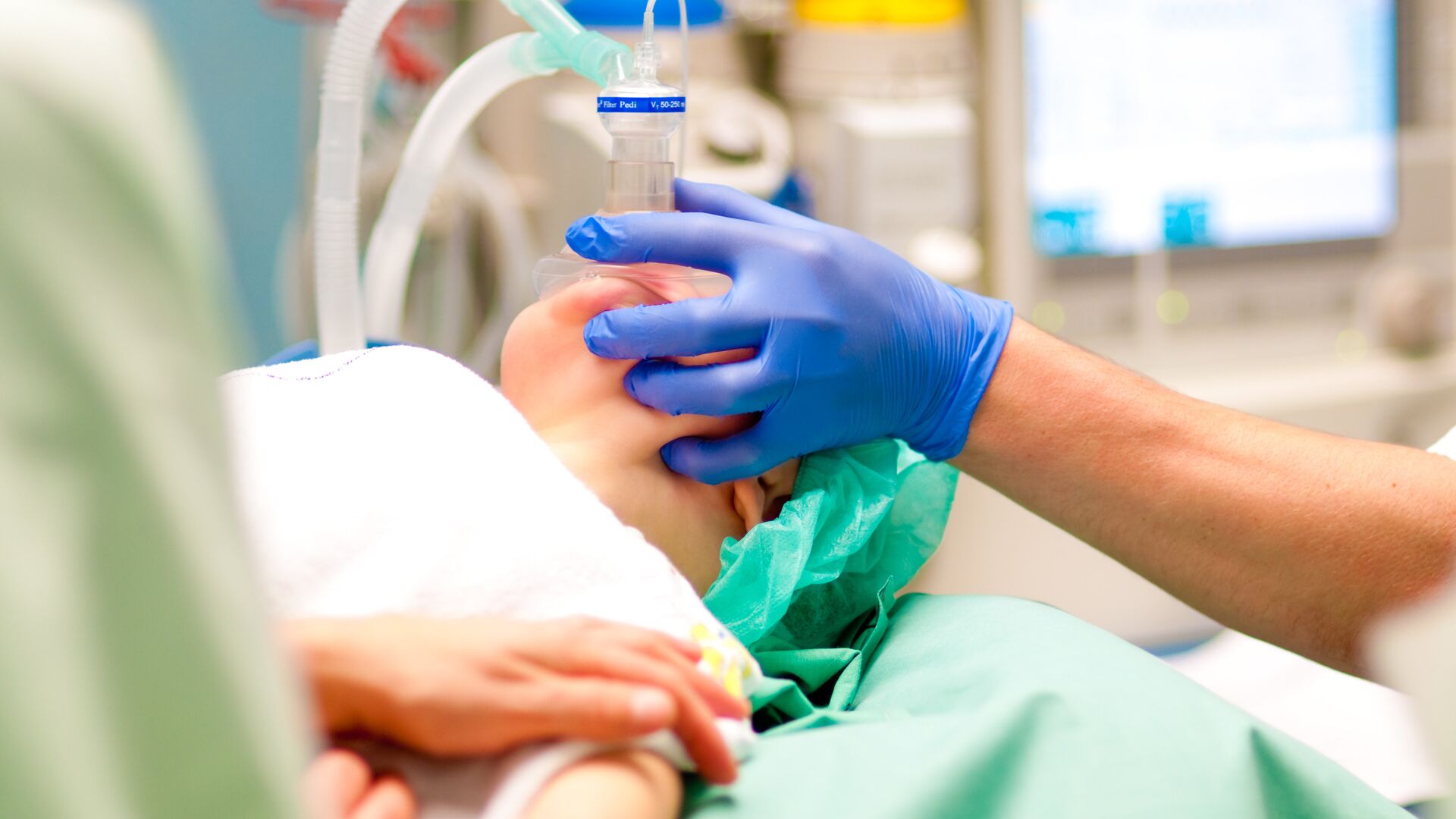 Однако современная анестезиология знает препараты с более щадящим воздействием на организм.
Однако современная анестезиология знает препараты с более щадящим воздействием на организм.
Анестезиологи Клиники Нуриевых используют для небольших операций диприван (коммерческое наименование – пропофол). Этот препарат погружает в сон, очень близкий к естественному. При более длительных операциях общая анестезия проводится ингаляционным анестетиком – севофлураном. При прекращении подачи ингаляции этого газового анестетика пациенты пробуждаются в ясном сознании уже через 10 минут. Конечно, за руль лучше не садиться, но самостоятельно ходить и нормально общаться – можно.
Фото: пресс-служба «Клиника Нуриевых»
3. Во время операции комбинируют небольшие дозы обезболивающих
Одна из причин тяжелого пробуждения от наркоза – использование наркотических обезболивающих в значительных дозах. Современные медицинские технологии помогают обойтись и без этого. Анестезиолог во время операции чередует малые дозы нескольких препаратов, которые воздействуют на разные болевые рецепторы. Организму так гораздо легче. Комбинация обезболивающих препаратов подавляет все возможные рецепторы болевых импульсов. Если один препарат действует на ваш организм недостаточно, значит сработает другой.
4. Парацетамол – эффективный ненаркотический анальгетик
Эффективным и безопасным препаратом для обезболивания является самый обычный парацетамол, который используется для внутривенного введения. Это ненаркотический анальгетик. Устраняя боль, парацетамол не угнетает сознание.
5. Анестезиолог рядом с вами всю операцию
Анестезиолог находится рядом с пациентом на протяжении всей операции, вплоть до пробуждения. Пока хирурги проводят лечение, анестезиолог стоит на страже всего вашего организма. Если вы опасаетесь наркоза, то лучший способ подготовиться к операции, это заранее познакомиться с анестезиологом и проговорить все ваши сомнения. Врачи Клиники Нуриевых всегда готовы к общению с пациентами.
Партнерский материал
НАРКОЗ ОБЩИЙ – НЕОСПОРИМЫЕ ПРЕИМУЩЕСТВА АНЕСТЕЗИИ И ЕЁ БЕССПОРНЫЙ ВРЕД | Plastichno
Наркоз общий – принятое среди обывателей название общей анестезии. Он применяется при хирургических вмешательствах. Предназначение мероприятия заключается в медикаментозном подключении к глубокому сну, в результате оперируемый не ощущает боли.
Он применяется при хирургических вмешательствах. Предназначение мероприятия заключается в медикаментозном подключении к глубокому сну, в результате оперируемый не ощущает боли.
Благодаря такому изобретению, как наркоз общий, хирурги проводят сложнейшие операции. С манипуляцией расслабляются скелетные мышцы у больного, деактивируется некоторая рефлексия, тормозится нервная система, пропадает чувствительность.
Нахождение в таком обратимом состоянии больного позволяет хирургу провести операционное вмешательство, а пациенту – избавиться от болезненных симптомов.
3 РАЗНОВИДНОСТИ ОБЩЕГО НАРКОЗАОбщая анестезия – это состояние, когда пациент получает лекарства от амнезии, обезболивания, паралича мышц и седации. Анестезированный пациент может считаться находящимся в контролируемом, обратимом состоянии бессознательного.
Анестезия позволяет пациенту терпеть хирургические процедуры, которые в противном случае могли бы вызвать невыносимую боль, усилить экстремальные физиологические обострения и привести к неприятным воспоминаниям.
На этапе подготовки к операции хирург решает, какую разновидность наркоза применить. Это обусловлено отличительными характеристиками человеческих организмов, обладающих различной восприимчивостью к составляющим общей анестезии.
Доктор на основе состояния больного решает, одно ли средство применить или несколько. Исходя из этого, такое обезболивание делится на наркоз:
- моно, когда в ходе операции используется 1 вещество;
- смешанный, при котором применяются от 2-х различных препаратов;
- комбинированный — в его составе несколько неодинаковых средств или совмещенность их с ингредиентами, воздействующие на конкретные системообразующие и функциональные подразделения.
Имеется и разделение общего наркоза, зависящее от метода внедрения в организм. Выделяется анестезия:
- ингаляционная, при которой анестетик вводится по органам дыхания;
- парентеральная — обезболивание осуществляется внутривенным, внутримышечным, ректальным (посредством ануса) способом без либо с синхронным подключением оперируемого к аппарату вентиляции легких;
- комбинированная — используемые препараты вводятся последовательно.

Искусственное вентилирование легких используется с интубацией трахеи — трубка вставляется в дыхательную систему, как только оперируемый погрузится в рукотворный сон.
Вдувается кислород (газовый микс) в легкие и с применением аппарата искусственной вентиляции или медицинского мешка.
Нужно понимать, что выбор наркоза всегда за доктором.
Анестезиолог, как грамотный специалист, не допустит возникновения нежелательных для пациента последствий, вызванных неправильно выбранным наркозом.
При отсутствии у оперируемого предрасположенности к негативным реакциям, хирургическое вмешательство проходит без осложнений. Наркоз впоследствии выводится без остаточных явлений.
Подписывайтесь на наш Youtube и Телеграм канал @Plastichno
Наркоз – вред или польза?
Представим ситуацию: ваша собака поранилась на прогулке, у нее травмирован мякиш на лапке, для ушивания раны необходим наркоз. Вы, думая, что «Наркоз – это всегда плохо» — можете предложить хирургу провести данную процедуру без анестезии. Давайте разберемся: какие плюсы и минусы есть у наркоза?
Что такое наркоз?
Вот так понятие «Наркоз» описано в медицинской энциклопедии: «наркоз — искусственно вызванный фармакологическим путем глубокий сон (обратимое угнетение клеток центральной нервной системы), сопровождающийся выключением сознания, анальгезией, расслаблением скелетной мускулатуры и угнетением рефлекторной активности.»
Сейчас, имея большой выбор препаратов, мы можем варьировать глубину наркоза так, что он не будет оказывать одно конкретное действие на организм животного. Анестезия, в зависимости от того, что требуется для проведения конкретной процедуры, конкретному пациенту – может быть разной. Это может быть не только глубокий медикаментозный сон, но и анальгезия (обезболивание), и миорелаксация (снижение тонуса скелетной мускулатуры с уменьшением двигательной активности вплоть до полного обездвиживания).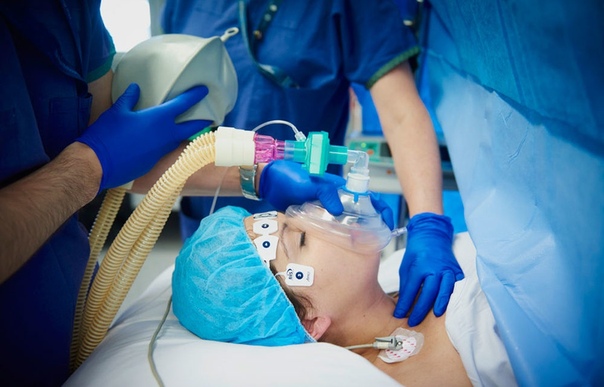
Какие минусы есть у наркоза?
Основной минус анестезии – ее нельзя использовать при некоторых, опасных состояниях здоровья животного. Этот минус является таковым для пациента, которому может понадобиться экстренное оперативное вмешательство.
Надо понимать, что у анестезии бывают противопоказания. Поэтому мы настаиваем на предоперационной подготовке пациента: анализах крови и УЗИ сердца. После проведения необходимых анализов, даже нездоровому и пожилому пациенту можно подобрать оптимальную дозу анестезии, с использованием поддерживающих препаратов, и осуществить необходимое лечение.
У наркоза есть плюсы?
Да, конечно. Важный плюс наркоза — снижение стресса у животного, что помогает избежать опасных шоковых состояний, возникающих на фоне фиксаций или других манипуляций.
В некоторых случаях, наркоз показан для проведения первичного осмотра, для проведения рентгенографии и других методов диагностики.
Так же, немаловажно основное применение наркоза: во время оперативных вмешательств. Наркоз помогает нам осуществить операции разного рода, с минимальным риском для пациента.
Мифы о наркозе
Первый миф: «Общий наркоз влияет на здоровье пациента и продолжительность его жизни». Это не верное утверждение, правильно проведенный наркоз никак не влияет на здоровье пациента и на продолжительность его жизни.
Второй миф: «Газовый наркоз «полезнее» внутривенного». Нет, это не совсем верное утверждение. Каждый препарат имеет свои плюсы и минусы в применении, а каждый пациент может иметь свои индивидуальные показания и противопоказания к конкретному препарату и виду анестезии. При использовании газового наркоза, во время подготовки к операции, пациент все равно получает определенную дозировку препаратов для наркоза, которые вводятся внутривенно или внутримышечно. «Полезность» газового наркоза заключается в его более быстром выведении из организма, более быстром пробуждении пациента и снижении времени пребывания в наркозном сне. Но, если ваш питомец не имеет противопоказаний, введение в наркоз препаратами для внутривенного и внутримышечного использования – не нанесет вреда его организму.
Но, если ваш питомец не имеет противопоказаний, введение в наркоз препаратами для внутривенного и внутримышечного использования – не нанесет вреда его организму.
Вернемся к нашей ситуации с травмой мякиша. Теперь, зная основные минусы и плюсы наркоза, вы сможете принять решение, о введении вашего питомца в медикаментозный сон, для устранения данной проблемы.
Почему не нужно бояться анестезии?
Пациенты, которым предстоит проведение хирургических операций, часто боятся анестезии больше самого вмешательства. Многочисленные мифы о вреде наркоза подпитываются некомпетентными людьми, далекими от современной медицины. Страх не перенести наркоз или проснуться во время операции иногда провоцирует панические атаки у больных. Врач реаниматолог-анестезиолог клиники профессора Буштыревой готов развенчать мифы о наркозе и рассказать, почему не стоит бояться анестезии.
Страхи пациентов, связанные с наркозом
В ТОП-3 самых распространенных заблуждений пациентов, связанных с методиками обезболивания входят:
- Боязнь уснуть и не проснуться. Современный подход к общему наркозу предполагает предварительную консультацию пациента с врачом-анестезиологом. Во время этой встречи доктор внимательно изучает анамнез, оценивает физические параметры организма и его текущее состояние. Это необходимо, чтобы выбрать оптимальный препарат и дозировку для погружения человека в медикаментозный сон. Квалифицированный анестезиолог никогда не введет пациенту опасную для жизни дозу анестетика. Подробнее о приеме анестезиолога можно почитать на сайте https://bushtyreva-clinic.ru/priemyi/anesteziolog-reanimatolog
- Страх проснуться во время операции. Сегодня операционный блок лечебных учреждений оснащен инновационными хирургическими установками, которые фиксируют показатели жизнедеятельности пациента на протяжении всей операции. При пробуждении человека эти показатели начинают меняться, о чем сигнализирует аппарат.
 Введение дополнительной дозы анестетика решает эту проблему без физической и психологической травмы для пациента.
Введение дополнительной дозы анестетика решает эту проблему без физической и психологической травмы для пациента. - Риск нанесения тяжелого вреда здоровью анестезией. Первые наркозные препараты, с которых начиналась история анестезиологии, действительно обладали сильным токсичным действием. Однако эти времена давно в прошлом. Сегодня врачи применяют безопасные местные и общие анестетики по строго рассчитанным нормам доз. Вред от применения таких препаратов существенно ниже вреда, который нанесет психике операция без наркоза.
Насколько эффективным и безопасным будет обезболивание, зависит от врача реаниматолога-анестезиолога. Опытный квалифицированный специалист может гарантировать пациенту безопасность на всех этапах процедуры. Именно такой доктор работает в клинике профессора Буштыревой в Ростове-на-Дону.
Влияние наркоза в стоматологии на здоровье – Стоматология Спистом
Лечение зубов под наркозом — это лучший способ быстро, безболезненно и наиболее качественно решить практически любые проблемы, связанные со здоровьем полости рта. Однако многие пациенты предпочитают общему наркозу местную анестезию только из опасений, связанных с воздействием наркоза на организм. Как результат — эмоциональное напряжение, болевые ощущения и неприятные эмоции вместо полного отсутствия воспоминаний о пребывании в кресле стоматолога. Конечно, лечение зубов под общим наркозом является необходимым далеко не во всех случаях, однако если у пациента есть возможность избежать неприятных ощущений, почему бы не сделать это?
Одним из наиболее распространенных заблуждений является мнение о том, что использование общего обезболивания может вызывать привыкание. Оно является неверным сразу по двум причинам. Во-первых, для лечения зубов не нужно использовать наркоз часто — как правило, для того, чтобы решить все имеющиеся проблемы, достаточно одного вмешательства под общим обезболиванием. Кроме того, препараты, используемые сегодня анестезиологами для лечения зубов под общим наркозом, являются достаточно современными и не вызывают привыкания. Привыкание к наркозу могли вызывать наркотические анальгетики, которые сегодня практически не применяются в анестезиологии.
Привыкание к наркозу могли вызывать наркотические анальгетики, которые сегодня практически не применяются в анестезиологии.
Некоторые пациенты опасаются, что использование наркоза в стоматологии может повлиять на состояние их памяти — это также является невозможным. Медикаменты, применяющиеся сегодня для общего обезболивания, не оказывают существенного влияния на психические функции. Как правило, на полное восстановление сознания пациента требуется не более получаса. Стоит отметить, что этот аспект тщательно контролируется врачами в стоматологических клиниках — после лечения зубов под общим наркозом они внимательно оценивают как физическое, так и психическое и эмоциональное состояние пациента с тем, чтобы гарантировать отсутствие каких-либо осложнений.
Еще одно распространенное заблуждение — наркоз в принципе вреден для организма, он наносит по здоровью сокрушительный удар. Иногда можно услышать, что наркоз сокращает жизнь на 2, 3, 5 или даже 10 лет. На самом деле наркоз, применяемый в стоматологии, является безвредным. Компоненты препаратов, использующихся для общей анестезии, быстро выводятся из организма, не оставляя ни малейшего следа. Разумеется, ни о каком пагубном влиянии на состояние здоровья не может быть и речи — такие слухи, вероятнее всего, связаны с периодами адаптации после сложных полостных операций. В таких случаях плохое самочувствие обусловлено состоянием здоровья пациента, а не использованием общего обезболивания. Лечение зубов под наркозом нельзя отнести к категории таких операций, соответственно, вред для здоровья или тяжелые восстановительные периоды исключены.
Влияние общего обезболивания на нервную систему — еще один довод против лечения или удаление зубов под наркозом. Однако это влияние является краткосрочным (то есть, оно наблюдается непосредственно в том периоде, когда пациент под влиянием препаратов находится в бессознательном состоянии). После пробуждения нервная система быстро приходит в норму. Кроме того, здесь стоит учитывать, что стресс, перенесенный в результате лечения зубов под местной анестезией, может оказать более серьезное влияние на нервную систему. В наибольшей степени это касается детей, чья психика и нервная система является гораздо более восприимчивой к стрессам — в детской стоматологии с точки зрения невралгии и психологии лечение зубов является полностью оправданным.
Кроме того, здесь стоит учитывать, что стресс, перенесенный в результате лечения зубов под местной анестезией, может оказать более серьезное влияние на нервную систему. В наибольшей степени это касается детей, чья психика и нервная система является гораздо более восприимчивой к стрессам — в детской стоматологии с точки зрения невралгии и психологии лечение зубов является полностью оправданным.
Влияние анестезии на мозг и тело
Действие анестезииЕсли вам предстоит операция, вам, скорее всего, будет применена анестезия, чтобы во время процедуры вы не чувствовали боли. Хотя анестезия очень безопасна, она может вызвать побочные эффекты как во время процедуры, так и после нее. Большинство побочных эффектов анестезии незначительны и временны, хотя есть и более серьезные эффекты, о которых следует знать и к которым следует заранее подготовиться.
Как снизить риск побочных эффектов?Самое важное, что вы можете сделать, чтобы предотвратить побочные эффекты анестезии, — это убедиться, что к вашему лечению привлечен врач-анестезиолог.Врач-анестезиолог — это врач, специализирующийся на анестезии, обезболивании и медицине интенсивной терапии.
Самое важное, что вы можете сделать, чтобы предотвратить побочные эффекты анестезии, — это убедиться, что к вашему лечению привлечен врач-анестезиолог.
Перед операцией встретитесь с врачом-анестезиологом, чтобы обсудить вашу историю болезни, привычки в отношении здоровья и образ жизни. Эта информация поможет врачу-анестезиологу узнать, как вы можете отреагировать на анестезию, и предпринять шаги, чтобы снизить риск побочных эффектов.Эта встреча — также хорошее время, чтобы задать вопросы и узнать, чего ожидать.
Какие виды анестезии и их побочные эффекты? Существует четыре основных типа анестезии, используемых во время медицинских процедур и хирургических вмешательств, и потенциальные риски варьируются в зависимости от каждого. Типы анестезии включают следующие:
Типы анестезии включают следующие:
Общая анестезия. Общая анестезия вызывает потерю сознания. Этот тип анестезии, хотя и очень безопасен, с наибольшей вероятностью может вызвать побочные эффекты.Если вам проводят общую анестезию, врач-анестезиолог должен наблюдать за вами во время и после процедуры, чтобы устранить любые побочные эффекты и следить за возможностью более серьезных осложнений.
Побочные эффекты общей анестезии могут включать:
- Тошнота и рвота — Этот очень частый побочный эффект может возникнуть в течение первых нескольких часов или дней после операции и может быть вызван рядом факторов, таких как лекарства, движение и тип операции.
- Боль в горле — Трубка, которую вставляют в горло, чтобы помочь вам дышать, когда вы без сознания, после ее удаления может вызвать боль в горле.
- Послеоперационный делирий — Спутанность сознания при возвращении в сознание после операции является обычным явлением, но для некоторых людей, особенно пожилых пациентов, замешательство может приходить и уходить в течение примерно недели. Вы можете чувствовать себя дезориентированным и испытывать проблемы с запоминанием или фокусировкой. Это может усугубиться, если вы остаетесь в больнице в течение нескольких дней после процедуры, особенно в отделении интенсивной терапии, потому что вы находитесь в незнакомом месте.Помогает наличие с вами любимого человека, а также выполнение некоторых других простых вещей: надевание очков или слуховых аппаратов как можно скорее после процедуры и обеспечение наличия семейных фотографий, знакомых предметов, часов и календаря в вашей комнате.
- Мышечные боли — Лекарства, используемые для расслабления мышц, чтобы можно было вставить дыхательную трубку, могут вызвать болезненность.

- Зуд — Это частый побочный эффект наркотиков, один из видов обезболивающих, иногда используемых под общей анестезией.
- Озноб и дрожь (переохлаждение) — Это происходит почти у половины пациентов, когда они приходят в сознание после операции, и это может быть связано с температурой тела.
Редко общая анестезия может вызвать более серьезные осложнения, в том числе:
- Послеоперационный делирий или когнитивная дисфункция — В некоторых случаях спутанность сознания и потеря памяти могут длиться дольше нескольких часов или дней. Состояние, называемое послеоперационной когнитивной дисфункцией, может привести к проблемам с долговременной памятью и обучением у некоторых пациентов.Это чаще встречается у пожилых людей и тех, кто страдает такими заболеваниями, как сердечные заболевания, особенно застойная сердечная недостаточность, болезнь Паркинсона или болезнь Альцгеймера. Люди, перенесшие инсульт в прошлом, также подвергаются большему риску. Важно сообщить врачу-анестезиологу, если у вас есть какое-либо из этих состояний.
- Злокачественная гипертермия — Некоторые люди наследуют эту серьезную, потенциально смертельную реакцию на анестезию, которая может возникнуть во время операции, вызывая быстрое повышение температуры и сокращение мышц.Если вы или член вашей семьи когда-либо перенесли тепловой удар или страдали от злокачественной гипертермии во время предыдущей операции, обязательно сообщите об этом врачу-анестезиологу.
Наблюдаемая анестезия или седация внутривенно. Для некоторых процедур вам могут назначать лекарства, которые вызывают сонливость и избавляют от боли. Существуют разные уровни седативного действия: некоторые пациенты сонливы, но они бодрствуют и могут говорить; другие засыпают и не запоминают процедуру.Возможные побочные эффекты седации, хотя их меньше, чем при общей анестезии, включают головную боль, тошноту и сонливость. Эти побочные эффекты обычно быстро проходят. Поскольку уровни седативного действия различаются, во время операции важно следить за тем, чтобы у вас не возникло осложнений.
- Головная боль — Это может произойти через несколько дней после процедуры, если некоторая спинномозговая жидкость вытечет, когда регионарный анестетик вводится через позвоночник, как при эпидуральной или спинномозговой блокаде при родах.
- Незначительная боль в спине — Болезненность может возникать в месте введения иглы в спину.
- Затруднение при мочеиспускании — Если вы почувствовали онемение ниже пояса, может возникнуть затруднение при мочеиспускании в течение некоторого времени после процедуры.
- Гематома — Кровотечение под кожей может возникнуть в месте введения анестезии.
Более серьезные, но редкие осложнения включают:
- Пневмоторакс — Когда анестезия вводится рядом с легкими, игла может случайно попасть в легкое.Это может вызвать коллапс легкого и потребовать введения дренажной трубки для повторного наполнения легкого.
- Повреждение нерва — Повреждение нерва может происходить очень редко, вызывая временную или постоянную боль.
Местная анестезия. Это тип анестезии, который с наименьшей вероятностью вызывает побочные эффекты, и любые возникающие побочные эффекты обычно незначительны. Также называемый местным анестетиком, это обычно одноразовая инъекция лекарства, которая обезболивает лишь небольшую часть вашего тела, в которой проводится такая процедура, как биопсия кожи.У вас могут появиться болезненные ощущения или зуд в месте введения лекарства. Если у вас в прошлом была такая реакция на местную анестезию, обязательно сообщите об этом своему врачу. Вам могут назначить другой тип анестетика или лекарство, чтобы нейтрализовать побочные эффекты.
Врач-анестезиолог работает с вашей хирургической бригадой, чтобы оценить, контролировать и контролировать ваше лечение до, во время и после операции, обеспечивая анестезию, руководя командой анестезиологической помощи и обеспечивая вашу оптимальную безопасность.
Побочные эффекты, риски и стадии
Общие анестетики вызывают обратимую потерю сознания и обезболивают, чтобы хирурги оперировали пациента. Их использование является обычным явлением, но то, как они производят свой эффект, до сих пор полностью не изучено.
Общая анестезия — это, по сути, медицинская кома, а не сон. Наркотики делают пациента невосприимчивым и теряют сознание.
Их обычно вводят внутривенно (IV) или ингаляционно. Под общей анестезией пациент не чувствует боли, а также может иметь амнезию.
Препараты будут вводить анестезиолог или медсестра-анестезиолог, специально обученный врач или медсестра, которые также будут контролировать жизненно важные показатели пациента и частоту дыхания во время процедуры.
Общие анестетики широко используются в хирургии с 1842 года, когда Кроуфорд Лонг ввел пациенту диэтиловый эфир и провел первую безболезненную операцию.
В этой статье мы рассмотрим ряд тем, включая потенциальные побочные эффекты общей анестезии, связанные с этим риски и некоторые теории относительно их механизма действия.
Краткие сведения об общей анестезии
Вот некоторые ключевые моменты об общей анестезии. Более подробная и вспомогательная информация находится в основной статье.
- Анестезиолог или анестезиолог обычно вводит общий наркоз перед операцией
- Есть некоторые риски, связанные с приемом общих анестетиков, но они относительно безопасны при правильном введении
- Очень редко пациент может испытывать непреднамеренное интраоперационное осознание
- Побочные эффекты общей анестезии могут включать головокружение и тошноту.
- Механизмы, с помощью которых действует анестезия, до сих пор изучены лишь частично.
Анестезия может иметь ряд побочных эффектов.
Некоторые люди могут ничего не испытывать, другие — несколько. Ни один из побочных эффектов не является продолжительным и, как правило, возникает сразу после наркоза.
Побочные эффекты общей анестезии включают:
- временную спутанность сознания и потерю памяти, хотя это чаще встречается у пожилых людей
- головокружение
- затруднение мочеиспускания
- кровоподтеки или болезненность от капельницы
- тошнота и рвота
- дрожь и ощущение холода
- боль в горле из-за дыхательной трубки
В целом общая анестезия очень безопасна.Даже особо больные пациенты могут быть безопасно обезболены. Наибольший риск представляет сама хирургическая процедура.
Однако пожилые люди и пациенты, подвергающиеся длительным процедурам, подвергаются наибольшему риску отрицательных результатов. Эти исходы могут включать послеоперационную спутанность сознания, сердечный приступ, пневмонию и инсульт.
Некоторые особые условия повышают риск для пациента, подвергающегося общей анестезии, например:
Смерть в результате общей анестезии случается, но очень редко — примерно 1 на каждые 100 000–200 000.
Непреднамеренная интраоперационная осведомленность
Этот относится к редким случаям, когда пациенты сообщают о состоянии сознания во время операции после того момента, когда анестетик должен был полностью устранить все ощущения. Некоторые пациенты осознают саму процедуру, а некоторые даже могут чувствовать боль.
Непреднамеренная осведомленность во время операции невероятно редка и затрагивает примерно 1 из 19 000 пациентов, которым проводится общая анестезия.
Из-за миорелаксантов, вводимых вместе с анестезией, пациенты не могут сообщить своему хирургу или анестезиологу, что они все еще осведомлены о том, что происходит.
Поделиться на Pinterest Непреднамеренная осведомленность во время операции более вероятна во время неотложной операции.Пациенты, которые непреднамеренно осознают ситуацию во время операции, могут страдать от долговременных психологических проблем. Чаще всего осознание кратковременное и только звуковое, и возникает до процедуры.
Согласно недавнему крупномасштабному исследованию этого явления, пациенты, помимо других ощущений, испытывали тянущие, колющие боли, боль, паралич и удушье.
Поскольку непреднамеренная интраоперационная осведомленность настолько редка, неясно, почему именно она возникает.
Потенциальными факторами риска считаются:
- проблемы с сердцем или легкими
- ежедневное употребление алкоголя
- экстренная операция
- кесарево сечение
- ошибка анестезиолога
- использование некоторых дополнительных лекарств
- депрессия
Есть три основных типа анестетиков. Общий наркоз — только один из них.
Другой вариант — местная анестезия. Его применяют перед небольшими операциями, такими как удаление ногтя на ноге.Это уменьшает болевые ощущения в небольших сфокусированных областях тела, но человек, получающий лечение, остается в сознании.
Другой вид регионарной анестезии. Это вызывает онемение всей части тела — например, нижней половины во время родов. Существует две основных формы регионарной анестезии: спинальная анестезия и эпидуральная анестезия.
Спинальный анестетик применяется при операциях на нижних конечностях и брюшной полости. Он вводится в нижнюю часть спины и вызывает онемение нижней части тела.Эпидуральная анестезия часто используется для уменьшения боли при родах и при операциях на нижних конечностях. Его вводят в область вокруг спинного мозга через небольшой катетер вместо инъекции иглы.
Существует ряд причин, по которым общий наркоз может быть предпочтительнее местной анестезии. В некоторых случаях пациента просят выбрать между общей и местной анестезией.
Выбор зависит от возраста, состояния здоровья и личных предпочтений.
Основными причинами выбора общей анестезии являются:
- Процедура может занять много времени.
- Есть вероятность значительной кровопотери.
- Может быть нарушено дыхание, например, во время операции на грудной клетке.
- Процедура вызывает у пациента дискомфорт.
- Пациент может быть молодым, и ему может быть трудно оставаться на месте.
Цель общего наркоза — вызвать:
- обезболивание или устранение естественной реакции на боль
- амнезию или потерю памяти
- неподвижность или устранение двигательных рефлексов
- бессознательное состояние
- расслабление скелетных мышц
Однако использование общей анестезии сопряжено с более высоким риском осложнений, чем местная анестезия.Если операция более легкая, в результате человек может выбрать местное, особенно если у него есть основное заболевание, такое как апноэ во сне.
Предоперационное обследование
Перед проведением общей анестезии пациенты будут проходить предоперационное обследование, чтобы определить наиболее подходящие препараты для использования, их количество и комбинацию.
Некоторые из факторов, которые необходимо изучить при предоперационной оценке, включают:
- индекс массы тела (ИМТ)
- история болезни
- возраст
- текущие лекарства
- время голодания
- прием алкоголя или наркотиков
- фармацевтические препараты употребление наркотиков
- осмотр ротовой полости, зубов и дыхательных путей
- наблюдение гибкости шеи и разгибания головы
Очень важно, чтобы на эти вопросы были даны точные ответы.Например, если история употребления алкоголя или наркотиков не упоминается, может быть назначено недостаточное количество анестезии, что может привести к опасно высокому кровяному давлению или непреднамеренному осознанию во время операции.
Классификация Геделя, разработанная Артуром Эрнестом Геделем в 1937 году, описывает четыре стадии анестезии. Современные анестетики и обновленные методы доставки повысили скорость наступления, общую безопасность и выздоровление, но четыре стадии остаются по существу теми же:
Поделиться в Pinterest Общая анестезия похожа на коматозное состояние и отличается от сна.Этап 1, или индукция: Эта фаза происходит между приемом препарата и потерей сознания. Пациент переходит от обезболивания без амнезии к обезболиванию с амнезией
Стадия 2, или стадия возбуждения: Период после потери сознания, характеризующийся возбуждением и делирией. Дыхание и частота сердечных сокращений становятся неустойчивыми, могут возникнуть тошнота, расширение зрачка и задержка дыхания.
Из-за нерегулярного дыхания и риска рвоты существует опасность удушья.Современные быстродействующие препараты призваны ограничить время нахождения на стадии 2 анестезии
Стадии 3 или хирургической анестезии: Мышцы расслабляются, рвота прекращается и дыхание подавляется. Движение глаз замедляется, а затем прекращается. Пациент готов к операции
Стадия 4, или передозировка: Было введено слишком много лекарств, что привело к подавлению ствола мозга или медуллярному действию. Это приводит к респираторному и сердечно-сосудистому коллапсу.
Приоритет анестезиолога — как можно быстрее доставить пациента на 3 этап анестезии и удерживать его там на время операции.
Как действует общий наркоз?
Точные механизмы, влияющие на состояние общей анестезии, не очень хорошо известны. Общая теория заключается в том, что их действие индуцируется изменением активности мембранных белков в нейрональной мембране, возможно, за счет расширения определенных белков.
Из всех лекарств, используемых в медицине, общие анестетики — необычный случай. Вместо одной молекулы, действующей в одном месте и вызывающей реакцию, существует огромное разнообразие соединений, все из которых производят довольно похожие, но широко распространенные эффекты, включая анальгезию, амнезию и неподвижность.
Общие анестетики варьируются от простого алкоголя (CH 3 CH 2 OH) до сложного севофлурана (1,1,1,3,3,3-гексафтор-2- (фторметокси) пропан). Кажется маловероятным, что только один конкретный рецептор мог быть активирован такими разными молекулами.
Известно, что общие анестетики действуют на ряд участков центральной нервной системы (ЦНС). Важность этих сайтов для введения анестезии до конца не изучена, но они включают:
Поделиться в Pinterest Есть несколько сайтов, на которых общие анестетики могут работать в мозге.- Кора головного мозга: Внешний слой мозга, участвующий в задачах, связанных с памятью, вниманием, восприятием, среди других функций
- Таламус: Его функции включают передачу информации от органов чувств в кору головного мозга и регулирование сна, бодрствования и сознания. .
- Ретикулярная активирующая система: Важна для регулирования циклов сна и бодрствования
- Спинной мозг: Передает информацию от мозга к телу и наоборот.В нем также находятся схемы, управляющие рефлексами и другими двигательными паттернами.
Также известно, что в общей анестезии участвует ряд различных нейротрансмиттеров и рецепторов:
- N Рецепторы метил-D-аспарагиновой кислоты (NMDA): некоторые общие анестетики связываются с рецепторами NMDA, включая кетамин. и закись азота (N 2 O). Известно, что они важны для контроля синаптической пластичности и функций памяти.
- Рецепторы 5-гидрокситриптамина (5-HT): , обычно активируемые нейромедиатором серотонином, они играют роль в контроле высвобождения ряда других нейротрансмиттеров и гормонов.
- Рецептор глицина: глицин может действовать как нейротрансмиттер и выполнять ряд функций.Было показано, что он улучшает качество сна.
Хотя общие анестетики таят множество загадок, они имеют огромное значение в хирургии и медицине в целом.
Побочные эффекты, риски и стадии
Общие анестетики вызывают обратимую потерю сознания и обезболивают, чтобы хирурги оперировали пациента. Их использование является обычным явлением, но то, как они производят свой эффект, до сих пор полностью не изучено.
Общая анестезия — это, по сути, медицинская кома, а не сон.Наркотики делают пациента невосприимчивым и теряют сознание.
Их обычно вводят внутривенно (IV) или ингаляционно. Под общей анестезией пациент не чувствует боли, а также может иметь амнезию.
Препараты будут вводить анестезиолог или медсестра-анестезиолог, специально обученный врач или медсестра, которые также будут контролировать жизненно важные показатели пациента и частоту дыхания во время процедуры.
Общие анестетики широко используются в хирургии с 1842 года, когда Кроуфорд Лонг ввел пациенту диэтиловый эфир и провел первую безболезненную операцию.
В этой статье мы рассмотрим ряд тем, включая потенциальные побочные эффекты общей анестезии, связанные с этим риски и некоторые теории относительно их механизма действия.
Краткие сведения об общей анестезии
Вот некоторые ключевые моменты об общей анестезии. Более подробная и вспомогательная информация находится в основной статье.
- Анестезиолог или анестезиолог обычно вводит общий наркоз перед операцией
- Есть некоторые риски, связанные с приемом общих анестетиков, но они относительно безопасны при правильном введении
- Очень редко пациент может испытывать непреднамеренное интраоперационное осознание
- Побочные эффекты общей анестезии могут включать головокружение и тошноту.
- Механизмы, с помощью которых действует анестезия, до сих пор изучены лишь частично.
Анестезия может иметь ряд побочных эффектов.
Некоторые люди могут ничего не испытывать, другие — несколько. Ни один из побочных эффектов не является продолжительным и, как правило, возникает сразу после наркоза.
Побочные эффекты общей анестезии включают:
- временную спутанность сознания и потерю памяти, хотя это чаще встречается у пожилых людей
- головокружение
- затруднение мочеиспускания
- кровоподтеки или болезненность от капельницы
- тошнота и рвота
- дрожь и ощущение холода
- боль в горле из-за дыхательной трубки
В целом общая анестезия очень безопасна.Даже особо больные пациенты могут быть безопасно обезболены. Наибольший риск представляет сама хирургическая процедура.
Однако пожилые люди и пациенты, подвергающиеся длительным процедурам, подвергаются наибольшему риску отрицательных результатов. Эти исходы могут включать послеоперационную спутанность сознания, сердечный приступ, пневмонию и инсульт.
Некоторые особые условия повышают риск для пациента, подвергающегося общей анестезии, например:
Смерть в результате общей анестезии случается, но очень редко — примерно 1 на каждые 100 000–200 000.
Непреднамеренная интраоперационная осведомленность
Этот относится к редким случаям, когда пациенты сообщают о состоянии сознания во время операции после того момента, когда анестетик должен был полностью устранить все ощущения. Некоторые пациенты осознают саму процедуру, а некоторые даже могут чувствовать боль.
Непреднамеренная осведомленность во время операции невероятно редка и затрагивает примерно 1 из 19 000 пациентов, которым проводится общая анестезия.
Из-за миорелаксантов, вводимых вместе с анестезией, пациенты не могут сообщить своему хирургу или анестезиологу, что они все еще осведомлены о том, что происходит.
Поделиться на Pinterest Непреднамеренная осведомленность во время операции более вероятна во время неотложной операции.Пациенты, которые непреднамеренно осознают ситуацию во время операции, могут страдать от долговременных психологических проблем. Чаще всего осознание кратковременное и только звуковое, и возникает до процедуры.
Согласно недавнему крупномасштабному исследованию этого явления, пациенты, помимо других ощущений, испытывали тянущие, колющие боли, боль, паралич и удушье.
Поскольку непреднамеренная интраоперационная осведомленность настолько редка, неясно, почему именно она возникает.
Потенциальными факторами риска считаются:
- проблемы с сердцем или легкими
- ежедневное употребление алкоголя
- экстренная операция
- кесарево сечение
- ошибка анестезиолога
- использование некоторых дополнительных лекарств
- депрессия
Есть три основных типа анестетиков. Общий наркоз — только один из них.
Другой вариант — местная анестезия. Его применяют перед небольшими операциями, такими как удаление ногтя на ноге.Это уменьшает болевые ощущения в небольших сфокусированных областях тела, но человек, получающий лечение, остается в сознании.
Другой вид регионарной анестезии. Это вызывает онемение всей части тела — например, нижней половины во время родов. Существует две основных формы регионарной анестезии: спинальная анестезия и эпидуральная анестезия.
Спинальный анестетик применяется при операциях на нижних конечностях и брюшной полости. Он вводится в нижнюю часть спины и вызывает онемение нижней части тела.Эпидуральная анестезия часто используется для уменьшения боли при родах и при операциях на нижних конечностях. Его вводят в область вокруг спинного мозга через небольшой катетер вместо инъекции иглы.
Существует ряд причин, по которым общий наркоз может быть предпочтительнее местной анестезии. В некоторых случаях пациента просят выбрать между общей и местной анестезией.
Выбор зависит от возраста, состояния здоровья и личных предпочтений.
Основными причинами выбора общей анестезии являются:
- Процедура может занять много времени.
- Есть вероятность значительной кровопотери.
- Может быть нарушено дыхание, например, во время операции на грудной клетке.
- Процедура вызывает у пациента дискомфорт.
- Пациент может быть молодым, и ему может быть трудно оставаться на месте.
Цель общего наркоза — вызвать:
- обезболивание или устранение естественной реакции на боль
- амнезию или потерю памяти
- неподвижность или устранение двигательных рефлексов
- бессознательное состояние
- расслабление скелетных мышц
Однако использование общей анестезии сопряжено с более высоким риском осложнений, чем местная анестезия.Если операция более легкая, в результате человек может выбрать местное, особенно если у него есть основное заболевание, такое как апноэ во сне.
Предоперационное обследование
Перед проведением общей анестезии пациенты будут проходить предоперационное обследование, чтобы определить наиболее подходящие препараты для использования, их количество и комбинацию.
Некоторые из факторов, которые необходимо изучить при предоперационной оценке, включают:
- индекс массы тела (ИМТ)
- история болезни
- возраст
- текущие лекарства
- время голодания
- прием алкоголя или наркотиков
- фармацевтические препараты употребление наркотиков
- осмотр ротовой полости, зубов и дыхательных путей
- наблюдение гибкости шеи и разгибания головы
Очень важно, чтобы на эти вопросы были даны точные ответы.Например, если история употребления алкоголя или наркотиков не упоминается, может быть назначено недостаточное количество анестезии, что может привести к опасно высокому кровяному давлению или непреднамеренному осознанию во время операции.
Классификация Геделя, разработанная Артуром Эрнестом Геделем в 1937 году, описывает четыре стадии анестезии. Современные анестетики и обновленные методы доставки повысили скорость наступления, общую безопасность и выздоровление, но четыре стадии остаются по существу теми же:
Поделиться в Pinterest Общая анестезия похожа на коматозное состояние и отличается от сна.Этап 1, или индукция: Эта фаза происходит между приемом препарата и потерей сознания. Пациент переходит от обезболивания без амнезии к обезболиванию с амнезией
Стадия 2, или стадия возбуждения: Период после потери сознания, характеризующийся возбуждением и делирией. Дыхание и частота сердечных сокращений становятся неустойчивыми, могут возникнуть тошнота, расширение зрачка и задержка дыхания.
Из-за нерегулярного дыхания и риска рвоты существует опасность удушья.Современные быстродействующие препараты призваны ограничить время нахождения на стадии 2 анестезии
Стадии 3 или хирургической анестезии: Мышцы расслабляются, рвота прекращается и дыхание подавляется. Движение глаз замедляется, а затем прекращается. Пациент готов к операции
Стадия 4, или передозировка: Было введено слишком много лекарств, что привело к подавлению ствола мозга или медуллярному действию. Это приводит к респираторному и сердечно-сосудистому коллапсу.
Приоритет анестезиолога — как можно быстрее доставить пациента на 3 этап анестезии и удерживать его там на время операции.
Как действует общий наркоз?
Точные механизмы, влияющие на состояние общей анестезии, не очень хорошо известны. Общая теория заключается в том, что их действие индуцируется изменением активности мембранных белков в нейрональной мембране, возможно, за счет расширения определенных белков.
Из всех лекарств, используемых в медицине, общие анестетики — необычный случай. Вместо одной молекулы, действующей в одном месте и вызывающей реакцию, существует огромное разнообразие соединений, все из которых производят довольно похожие, но широко распространенные эффекты, включая анальгезию, амнезию и неподвижность.
Общие анестетики варьируются от простого алкоголя (CH 3 CH 2 OH) до сложного севофлурана (1,1,1,3,3,3-гексафтор-2- (фторметокси) пропан). Кажется маловероятным, что только один конкретный рецептор мог быть активирован такими разными молекулами.
Известно, что общие анестетики действуют на ряд участков центральной нервной системы (ЦНС). Важность этих сайтов для введения анестезии до конца не изучена, но они включают:
Поделиться в Pinterest Есть несколько сайтов, на которых общие анестетики могут работать в мозге.- Кора головного мозга: Внешний слой мозга, участвующий в задачах, связанных с памятью, вниманием, восприятием, среди других функций
- Таламус: Его функции включают передачу информации от органов чувств в кору головного мозга и регулирование сна, бодрствования и сознания. .
- Ретикулярная активирующая система: Важна для регулирования циклов сна и бодрствования
- Спинной мозг: Передает информацию от мозга к телу и наоборот.В нем также находятся схемы, управляющие рефлексами и другими двигательными паттернами.
Также известно, что в общей анестезии участвует ряд различных нейротрансмиттеров и рецепторов:
- N Рецепторы метил-D-аспарагиновой кислоты (NMDA): некоторые общие анестетики связываются с рецепторами NMDA, включая кетамин. и закись азота (N 2 O). Известно, что они важны для контроля синаптической пластичности и функций памяти.
- Рецепторы 5-гидрокситриптамина (5-HT): , обычно активируемые нейромедиатором серотонином, они играют роль в контроле высвобождения ряда других нейротрансмиттеров и гормонов.
- Рецептор глицина: глицин может действовать как нейротрансмиттер и выполнять ряд функций.Было показано, что он улучшает качество сна.
Хотя общие анестетики таят множество загадок, они имеют огромное значение в хирургии и медицине в целом.
Риски, связанные с анестезией, и способы их предотвращения
Хотя идея «уйти из-под наркоза» может вас беспокоить, риски, связанные с анестезией, в наши дни довольно низки. На самом деле, не только ошибки стали относительно редкими, но эксперты говорят, что анестезия — одна из самых безопасных областей здравоохранения на сегодняшний день.
Но даже в этом случае анестезия все же сопряжена с некоторыми рисками. Вот способы их снижения:
- Спросите своего врача об альтернативах общей анестезии. Хотя иногда необходима общая анестезия, спросите о других подходах, например о местной или спинномозговой анестезии. Посмотри, есть ли у тебя выбор.
- Посмотрите, сможете ли вы встретиться со своей бригадой анестезиологов. Это отличный способ просмотреть все возможные варианты и понять риски, связанные с анестезией. Спросите, могут ли ваш возраст или какие-либо другие состояния здоровья повлиять на ваши риски.
- Узнайте, была ли у кого-либо из членов семьи плохая реакция на анестезию. Хотя это очень редко, некоторые люди наследуют генетическую предрасположенность к опасным реакциям на анестезию, например резкому скачку артериального давления. Так что всегда стоит попросить свою семью убедиться. Если у кого-то из членов вашей семьи была такая реакция, сообщите об этом своему врачу.
Продолжение
- Убедитесь, что ваш врач знает, была ли у вас или у кого-либо из членов вашей семьи когда-либо ранее плохая реакция на анестезию. Это должно быть само собой разумеющимся, но некоторые люди просто предполагают, что их хирург уже должен знать их полную историю болезни. Это не так. Обязательно сообщите всем — медсестрам, анестезиологу и хирургу — если у вас когда-либо были проблемы с анестезией. Не бойтесь повторяться.
- Следуйте инструкциям врача о еде. В ночь перед операцией ваш врач, вероятно, скажет вам, что вам не следует ничего есть после полуночи.Это одна из самых важных инструкций, которым нужно следовать. Почему? Если вы находитесь под наркозом с пищей в желудке, вы можете извергнуть часть этой пищи и вдохнуть ее. Это может привести не только к аспирационной пневмонии, но и потенциально сделать невозможным попадание кислорода в легкие во время процедуры анестезии. а без кислорода системы вашего тела выходят из строя, и вы можете умереть. Если вы все же едите после полуночи, немедленно сообщите об этом хирургическому персоналу; возможно, вам придется отложить или отменить операцию.Кроме того, по крайней мере, за неделю до операции вам следует прекратить прием лекарственных трав и любых витаминов, упомянутых вашим врачом; некоторые из них могут взаимодействовать с анестезиологическими препаратами.
Смерть или повреждение мозга от анестезии | Риски, связанные с анестезией
Когда вы сталкиваетесь с перспективой проведения анестезии, совершенно нормально испытывать страх или беспокойство.
Однако самое важное, на что следует обратить внимание, — это то, что вероятность смерти или развития повреждения мозга во время приема анестетика невероятно мала.
Что такое «риск»?
При рассмотрении риска важно помнить, что все, что мы делаем в жизни, содержит элемент риска. Некоторые дела, которые мы делаем, будут более рискованными, чем другие.
Используя спорт в качестве примера, мы все знаем, что риск получить травму во время игры в регби намного выше, чем риск получить травму во время игры в снукер. Несмотря на то, что при принятии решения о том, каким видом спорта заниматься, необходимо учитывать другие факторы, мы принимаем решения, основанные на риске, который является частью нашей повседневной жизни.
Также уровень риска для одного и того же вида деятельности может быть различным в разных обстоятельствах. Возьмем, к примеру, чашку чая. Есть риск, что чай станет слишком горячим, и вы можете обжечь рот. Перед тем, как выпить чай, вы инстинктивно делаете что-то, чтобы снизить этот риск, например, даете ему остыть. Когда вы пьете чай, даже если вы оставили его на некоторое время, остается небольшой риск, что он все еще будет слишком горячим. А теперь подумайте, если бы маленький ребенок выпил чашку чая.Они могут не осознавать риск ожога и поэтому не могут дать чаю остыть. Риск выпить горячий чай и обжечь рот будет намного выше, чем у взрослого.
Ваш анестезиолог взвесит ваши риски и обсудит их с вами.
Каков риск смерти от общего наркоза?
Риск смерти в операционной под наркозом чрезвычайно мал. Для здорового человека, которому запланирована операция, около 1 человека может умереть на каждые 100000 введенных общих анестетиков.Для сравнения: стадион «Уэмбли» — самый большой в Великобритании, вмещающий 90 000 человек. Если мы дадим всем людям на стадионе «Уэмбли» общий наркоз, 1 человек может умереть. Однако эти статистические данные не раскрывают истинной картины — хотя и не всегда, весьма вероятно, что один человек, который может умереть, имеет очень сложную историю болезни или подвергается очень сложной операции.
Большинство смертей, которые происходят во время операции, НЕ вызваны самим анестетиком .
Что еще может увеличить риск смерти?
Существует несколько причин, по которым человек может иметь повышенный риск смерти. Ваш анестезиолог и хирург предоставят вам информацию о вашем индивидуальном риске. Вы можете использовать это время, чтобы задать любой вопрос об операции, рисках и уходе после операции.
Давайте рассмотрим причины по очереди.
Долгосрочные заболеванияМедицинские проблемы, такие как диабет, болезни сердца, проблемы с легкими или почек, могут затруднить введение анестетика и немного повысить риск.Такие состояния становятся более распространенными с возрастом. Пожилому человеку может быть труднее восстановиться после операции, чем молодому человеку.
Если человек очень плохо себя чувствует перед операциейДаже у человека, который обычно здоров, тяжелое заболевание или хирургическая проблема (например, кровотечение или серьезная инфекция) могут сделать стресс и травму от операции слишком тяжелыми для тело, с которым нужно справиться, уменьшая шансы пациента на восстановление после операции.В этой ситуации наиболее вероятно, что человек умрет в ближайшем послеоперационном периоде в отделении интенсивной терапии (ICU) или в палате. Очень необычно, чтобы пациент умер в операционной.
Когда очень больному пациенту требуется операция, множество опытных врачей (хирургов, анестезиологов и врачей интенсивной терапии) соберутся вместе и обсудят пациента. Они рассмотрят риски, связанные с операцией, по сравнению с рисками, связанными с отказом от операции, или с проведением сначала небольшой операции, пока состояние пациента не станет более стабильным.Иногда в ходе обсуждения с пациентом и родственниками принимается решение, что операция сопряжена с таким риском смерти или причинения серьезной травмы, что продолжение операции не в интересах пациента.
Если операция проводится на чувствительных структурах, таких как сердце, легкие, мозг, крупные кровеносные сосуды или кишечник
Каждая операция сопряжена с определенным уровнем риска. Иногда операция бывает крайне сложной и деликатной. Некоторые виды хирургических операций сопряжены с повышенным риском смерти.Если пациенту предстоит серьезная операция, скорее всего, после операции он пойдет в отделение интенсивной терапии или отделение интенсивной терапии (HDU). Перед операцией хирург обсудит с пациентом риски конкретной операции.
Если операция проводится в экстренном порядкеЭто очень похоже на другие обсуждаемые ситуации. Операция, которая должна быть выполнена в экстренном порядке, имеет больший риск осложнений, чем операция, которая запланирована заранее. Скорее всего, больной будет плохо себя чувствовать, и операция станет более сложной.
Как анестетики могут быть смертельными?
Как мы уже говорили, анестетик сам по себе очень редко является причиной смерти. Однако, когда это происходит, обычно по одной из следующих причин:
- Аллергическая реакция на лекарства, которые вводятся во время анестезии.
- Затруднения с надеванием дыхательной трубки.
- Снижение кровоснабжения основных органов.
Как общий наркоз иногда может привести к вреду или смерти?
Сам по себе общий наркоз очень редко является причиной смерти.Причины, по которым человек может получить вред или умереть из-за общей анестезии, включают:
Аллергическая реакция на лекарства, которые вводятся во время анестезии
Риск возникновения опасной для жизни аллергической реакции очень низок (менее чем 1 из 10 000), и большинство из них полностью выздоровеет. Ваш анестезиолог будет высококвалифицированным специалистом в таких ситуациях. Когда анестезиолог приходит к вам перед операцией, важно, чтобы вы рассказали ему о любых аллергиях, которые у вас есть, или о том, были ли у кого-либо в вашей семье проблемы с анестетиком в прошлом.
Трудности с подключением дыхательной трубки
После того, как анестезирующие препараты были введены и пациент уснул, вставляется дыхательная трубка, чтобы позволить аппарату ИВЛ дышать пациенту, пока он спит. Иногда у анестезиолога могут возникнуть трудности с подключением дыхательной трубки. Есть несколько вещей о пациенте или типе хирургической операции, которую ему предстоит сделать, которые могут предупредить анестезиолога о потенциальных проблемах. Если в вашем случае анестезиолог считает, что введение дыхательной трубки может быть затруднено, он обсудит это с вами во время вашего предоперационного осмотра.
Снижение кровоснабжения основных органов
Большинство анестетиков вызывают небольшое снижение артериального давления. Ваш анестезиолог сможет с этим справиться, и у него под рукой будут лекарства. В частности, у людей с «покрытыми оболочкой» или «затвердевшими» артериями (атеросклероз) органы, включая почки и мозг, могут быть повреждены из-за отсутствия кровоснабжения в этой ситуации.
А как насчет повреждения мозга?
Сонливость, легкое замешательство или головная боль после общей анестезии — это нормально.Иногда эти ощущения могут сохраняться в течение нескольких дней или недель после операции, но это не , а означает, что ваш мозг поврежден.
Повреждение мозга в результате применения анестетика настолько редкое, что риск не может быть оценен в цифрах.
Риск развития повреждения головного мозга в результате анестезии чрезвычайно мал .
Повреждение мозга вызывается смертью или повреждением клеток мозга. Это может произойти в результате широкого спектра причин, включая серьезную травму головы или серьезные инфекции, такие как менингит.Однако в контексте анестезии это обычно происходит из-за того, что клетки мозга каким-то образом лишены кислорода.
Симптомы умеренного или тяжелого поражения головного мозга
К ним относятся:
- Приспособление (судороги).
- Аномальное расширение глаз.
- Неспособность проснуться ото сна.
- Слабость в конечностях.
- Нарушение координации.
- Путаница.
- Агрессивное, ненормальное поведение.
- Невнятная речь.
- Кома.
Есть две основные причины, по которым у пациента может развиться повреждение головного мозга во время наркоза.
1. Инсульт во время анестезии
Обычно во время инсульта сгусток крови блокирует кровоснабжение части мозга. Если кровоснабжение было остановлено, кислород не сможет достичь этой части, а если кровоснабжение не восстановится быстро, клетки в этой области погибнут или будут повреждены.
Риск инсульта во время операции выше:
- У пожилых людей.
- У людей с «покрытыми оболочкой» или «затвердевшими» артериями (атеросклероз).
- У любого, у кого раньше был инсульт.
- У людей, перенесших операцию на голове, шее или сердце.
Обычно инсульт вызывает комбинированное действие хирургического вмешательства и анестетика. Инсульт может случиться через 10 дней после операции.
2. Недостаточно кислорода, поступающего в мозгОчень, очень редко повреждение головного мозга может быть вызвано недостаточным поступлением кислорода в мозг.Это может быть вызвано проблемами с дыхательной трубкой. Дыхательная трубка позволяет подавать кислород в легкие и, следовательно, в мозг во время анестезии.
Что делают анестезиологи для предотвращения осложнений?
Все анестезиологи прошли обширную подготовку и являются экспертами в области обезболивания и ухода за вами во время операции. Вашим анестезиологом будет либо врач, специализирующийся на анестезии, либо другой специалист в области здравоохранения под руководством старшего врача-анестезиолога.Перед операцией вас осмотрит анестезиолог и спросит:
- Общее состояние вашего здоровья.
- Любые лекарства, которые вы принимаете.
- Любая аллергия.
- Другое о себе.
Они объяснят вам операцию, которую вам предстоит сделать. Они будут использовать всю информацию, которую вы обсудили, чтобы дать вам тип анестетика, который является лучшим и безопасным для вас.
Во время операции ваш анестезиолог и его ассистент все время будут с вами.С момента первоначальной анестезии и на протяжении всей операции они будут использовать несколько мониторов. Они дают анестезиологу информацию о вашем сердце, вашем дыхании и вводимом анестетике. Ваш анестезиолог будет использовать информацию, предоставляемую этими мониторами, наряду со своим клиническим опытом, чтобы обезопасить вас.
Что вы можете сделать, чтобы снизить риск смерти или повреждения мозга?
Если операция проводится в экстренном порядке, то простой ответ — вы мало что можете сделать.
Если же ваша операция запланирована на какое-то время в будущем, вы можете сделать несколько вещей, чтобы минимизировать свой личный уровень риска:
- Бросьте курить. Если вы курите, то поможет даже отказ от курения за несколько дней до операции. Есть несколько источников помощи и информации, которые могут вам помочь. Ваш терапевт или местная аптека смогут вас поддержать.
- Похудейте, если у вас избыточный вес. Ставьте себе достижимую цель и начинайте. Изменения в вашем рационе должны быть устойчивыми, а НЕ краткосрочными.
- Хорошо питайтесь, чтобы улучшить свое питание перед операцией. Овощи и фрукты с небольшим содержанием белка (например, орехи или мясо) — хорошее начало для большинства людей.
- Регулярно выполняйте физические упражнения, чтобы улучшить работу сердца и легких. Рекомендуется делать 150 минут упражнений средней интенсивности (достаточно, чтобы у вас запыхалось) в неделю — это всего 2½ часа в неделю.
- Если у вас есть какие-либо долгосрочные проблемы со здоровьем, такие как диабет, проблемы с дыханием или высокое кровяное давление, убедитесь, что они хорошо контролируются перед операцией.Возможно, вам придется пойти к своему терапевту, чтобы убедиться, что вы чувствуете себя настолько хорошо, насколько это возможно, до операции.
Анестезия, амнезия и вред | Журнал медицинской этики
Введение
Общая анестезия вызывает бессознательное состояние, подавляя нейронные механизмы, опосредующие возбуждение и осознание.1 Анестетики также вызывают амнезию, нарушая механизмы консолидации памяти.2 Пациент, находящийся под наркозом или седативным средством во время операции, может иметь некоторый уровень осведомленности, но не сохранять воспоминания об опыте.Таким образом, хотя анестетики и седативные средства могут вызывать потерю сознания и амнезию, их влияние на осознание и память можно разделить.
Некоторые пациенты, находящиеся под общим наркозом, неожиданно осознают это во время операции. Осведомленность в этих случаях может включать в себя отзывчивость без воспоминаний или также вспоминание того, что человек пережил во время реакции. Непреднамеренная интраоперационная осведомленность — это переживание и явное воспоминание сенсорных ощущений во время операции. Заболеваемость оценивается от 1 до 2 на 1000 случаев.3 Вред, связанный с отзывом, может быть значительным. Одно исследование показывает, что у 70% этих пациентов развивается посттравматическое стрессовое расстройство (ПТСР) .4 Некоторые из тех, кто осознает это, могут получить травму от боли. Другие испытывают тревогу или панику при наличии или отсутствии боли. Во всех этих случаях пациенты могут быть не в состоянии поделиться своим опытом с анестезиологами и хирургами. Интраоперационное осознавание трудно обнаружить и предотвратить из-за сложности нейробиологической основы сознания . Это подчеркивает неадекватность рекомендации о том, что осведомленность может быть предотвращена более бдительным наблюдением и использованием устройств мониторинга. Непреднамеренное осознание может быть вызвано недостаточной дозой анестетика или седативного средства или падением концентрации препаратов во время или ближе к концу операции. В зависимости от концентрации препарата в месте действия, некоторых пациентов под наркозом можно разбудить и они могут выполнять команды с помощью техники изолированного предплечья, не вспоминая об опыте.5 Людям причиняется вред, когда события или положения дел наносят ущерб их интересам и ухудшают их положение. 6 Боль и страдание, переживаемые под общим наркозом, и воспоминания об этом опыте являются примерами вреда, поскольку все мы заинтересованы в их избежании.
После описания мозговых механизмов, опосредующих осознание и память, я рассматриваю, может ли это причинить вред пациентам, которые испытывают интраоперационное осознание, и в каких отношениях. Затем я рассматриваю фармакологические вмешательства, которые могут предотвратить или уменьшить вред.Общий этический вопрос можно разбить на более конкретные этические вопросы. Если осведомленность обнаруживается во время операции, то будет ли анестезиолог оправдан в применении лекарства для предотвращения или стирания воспоминаний об опыте? Будет ли вероятность интраоперационного осознания и вреда от его отзыва достаточно значительной, чтобы оправдывать информирование пациента об этом перед операцией и вопрос о том, хотел бы он индуцированной амнезии, если бы она была обнаружена? Как какая-либо польза для пациента от задания этого вопроса может быть сопоставлена с вредом от беспокойства, вызванного мыслью об осознании во время операции? Если об осведомленности сообщалось после операции, то как пациент мог бы сопоставить причины приема препарата, стирающего память, с причинами отказа от препарата, чтобы сохранить память об опыте?
Нейронные механизмы осознания и памяти
Неврологи Фред Плам и Джером Познер разделили сознание на два компонента: бодрствование или бдительность, опосредованные восходящей ретикулярной активирующей системой (ARAS) ствола мозга и ее проекциями на таламус; и осознание себя и окружающей среды, опосредованное ARAS, его проекциями в таламус и дальнейшими проекциями в сети в коре головного мозга (неокортекс).7 Сознание — это градуированное свойство (стр. 880) .1 Нейронные корреляты сознания не полностью или полностью отключены, но поддерживают потенциал покоя до их тормозящего или возбуждающего действия. 8 В то время как общая анестезия может быстро вызвать потерю сознания, выход из бессознательного осознание происходит в градусах. Существуют конкурирующие теории о нейронных механизмах сознания и о том, как они подавляются во время анестезии.9 Для целей этой статьи я просто предполагаю, что анестетики подавляют сознание и что некоторые пациенты осознают это, несмотря на них.
Нед Блок различает два типа сознательного осознания: феноменальное сознание и сознание доступа. Он определяет первое как «переживание» и говорит, что «феноменально сознательный аспект состояния — это то, на что похоже пребывание в этом состоянии». В отличие от этого, осознание доступа заключается в обработке информации и ее «доступности для использования в рассуждениях и рациональном управлении речью и действием» 10. Осознанный доступ имеет отношение к вопросу о том, могут ли пациенты с минимальным сознанием сообщать свои пожелания относительно жизнеобеспечивающего лечения семьям и врачам. практикующие.Однако в интраоперационном осознании важно не то, может ли пациент обрабатывать информацию, а то, может ли пациент воспринимать и страдать от боли, беспокойства или паники и иметь память об этих феноменальных состояниях. Таким образом, феноменальное сознание является здесь релевантным типом сознания. Не может быть сознания доступа без феноменального сознания в любом переживании боли или страдания. В самом деле, Блок утверждает, что иногда мы можем испытывать боль, не имея доступа к сознанию.
В зависимости от концентрации и периода полувыведения вдыхаемые или инфузионные анестетики вызывают амнезию, вмешиваясь в нейронные механизмы, регулирующие формирование и хранение памяти. Они позволяют кодировать информацию, но заставляют ее забыть.11 Это объясняет, почему многие пациенты, выходящие из наркоза во время процедуры, позже сообщают, что не помнят, что были осведомлены. Если анестетик оказывает амнестический эффект, когда пациент становится осведомленным, то любое кодирование и объединение будет только на короткий период, и опыт не будет сохранен в долговременной памяти.Более низкие концентрации анестезии эффективны для предотвращения консолидации памяти. Введение более высокой концентрации анестетика во время операции приведет к возвращению в бессознательное состояние, но не восстановит амнестический эффект.
Если хирургический пациент узнает об этом и находится в бедственном положении, то анестезиолог может ввести ей лекарство, такое как мидазолам. Этот или другие бензодиазепины могут успокоить пациента, предотвращая тревожную реакцию на осознание. Эти препараты не вызывают ретроградной амнезии и, следовательно, не стирают уже закодированные и консолидированные воспоминания.Мидазолам может вызывать антероградную амнезию дозозависимым образом и предотвращать формирование воспоминаний об осознании, если его вводили перед операцией перед общей анестезией.12 Предположительно, однако, должен был существовать некоторый риск интраоперационной осведомленности о препарате, который будет использоваться. для этой профилактической цели. В таком случае анестезиолог может ввести мидазолам как для успокоения пациента, так и для предотвращения воспоминаний об осознанности из-за анксиолитических и амнестических эффектов препарата. Седативный пропофол мог блокировать консолидацию памяти, если его вводили во время операции, как только было обнаружено осознание, при условии, что это могло быть обнаружено (стр.290) .11
Если осведомленность об анестезии неизвестна до тех пор, пока пациент не сообщит об этом после операции, то одним из способов уменьшения вреда будет прием пропранолола. Этот препарат не вызывает амнезию, но может ослабить эмоциональное содержание травмирующего воспоминания.13 Можно было вспомнить переживание, не подавившись какой-либо отрицательной валентностью, связанной с ним.14 Однако пропранолол наиболее эффективен в ослаблении эмоционального содержания воспоминаний, когда он вводится в течение 6 ч после события. Кроме того, терапевтические эффекты пропранолола при посттравматическом стрессе различны.Не все, кто принимал препарат, сообщили об уменьшении симптомов. Даже когда он эффективен, пропранолол смягчит, но не предотвратит вред, потому что он оставит неизменным нейронное представление памяти.
Потенциально более эффективным послеоперационным вмешательством было бы введение ингибитора синтеза белка, такого как анизомицин, в боковую и базальную миндалины, когда пациент восстанавливает память. Исследования стирания памяти были ограничены моделями на животных.Пока не известно, какие клинически значимые эффекты этого вмешательства могут быть у людей. В гипотетическом сценарии, описанном здесь, лекарство, вызывающее амнезию, будет предложено в качестве инновационного вмешательства. Поскольку для кодирования, консолидации и повторной консолидации воспоминаний о страхе в миндалевидном теле требуется синтез белка, ингибирование синтеза белка теоретически может нарушить долговременное сохранение памяти и погасить ее.15 Это не просто ослабит ее эмоциональное содержание, но сотрет реальное представление о травме в мозг.16 После этого вмешательства не было бы риска вспомнить травмирующее воспоминание, потому что не было бы воспоминаний, которые нужно было бы вспомнить.
Воспоминания о страхе имеют нейронные репрезентации как в миндалевидном теле, так и в неокортексе, соответствующие их аффективным и когнитивным компонентам.17 Репрезентация в миндалевидном теле может быть скорее имплицитной, чем явной памятью и выпадать за пределы феноменального сознания. По этой причине неявные воспоминания о пугающих или травмирующих событиях не поддаются когнитивной терапии.Неявные воспоминания о страхе могут причинить больший вред, чем явные воспоминания о страхе, если они склонны к автоматической чрезмерной реактивности страха на стимулы, ошибочно воспринимаемые как угрожающие . Ингибитор синтеза белка может стирать как явные, так и неявные воспоминания. Удаление нейронного представительства в миндалевидном теле при сохранении неповрежденного в неокортексе может быть достаточным для предотвращения вреда. Представление в миндалевидном теле имеет эмоционально заряженное содержание, и именно это содержание может вызывать психопатологии, такие как генерализованная тревога, паническое расстройство и посттравматическое стрессовое расстройство.Это представление может быть более податливым для манипуляций, поскольку хранение памяти в миндалевидном теле более локализовано, чем более распределенная структура хранения памяти в неокортексе.18 Однако, как и влияние пропранолола на эмоциональное содержание памяти, время является решающим фактором в фармакологически индуцированная амнезия. Ингибиторы синтеза белка наиболее эффективны в нарушении обратного уплотнения, когда они принимаются в течение нескольких часов после появления определенного стимула. Если пациент не вспоминал и не сообщал об интраоперационной осведомленности в течение нескольких дней или недель после того, как это произошло, тогда было бы трудно погасить то, что могло быть прочно укоренившимся травматическим воспоминанием об этом опыте.Это важно, потому что только 50% пострадавших пациентов сообщают об осведомленности сразу после операции и могут не сообщить об этом в течение месяца после события, если не позже19
Основной проблемой при использовании препаратов, вызывающих амнезию, было бы сделать их достаточно избирательными, чтобы погасить дезадаптивные или патологические воспоминания, оставив при этом адаптивные воспоминания нетронутыми. Неясно, окажут ли они обширное влияние на другие воспоминания или как это можно контролировать. Селективность, безопасность и эффективность этих вмешательств должны быть рассмотрены анестезиологами, вводящими агенты, вызывающие амнезию, во время или после эпизода осведомленности об анестезии.Эти факторы также должны быть приняты во внимание пациентами, которым предлагается выбор: сохранить или стереть воспоминания об осознании, когда они вспоминают его. Тем не менее, проблема осведомленности об анестезии не может быть решена простым введением более высокой дозы анестетика или лекарства, блокирующего или стирающего память. Если говорить более фундаментально, проблема возникает, и ее не всегда можно предотвратить, потому что феноменальное сознание не может быть обнаружено во всех случаях.
Осведомленность и вред
Предположим, что пациент неожиданно осознает во время операции, несмотря на анестезию, и испытывает боль . Обнаруживается осведомленность, вводится обезболивающее и более высокая доза анестетика. Он быстро возвращается в бессознательное состояние, пока операция не закончится, и постепенно приходит в сознание. После операции он не помнит, чтобы осознавал или чувствовал боль. Пострадал ли пациент от этого опыта?
Определенные сети мозга опосредуют восприятие боли: сенсорная сеть, состоящая из латеральных ядер таламуса, соматосенсорной и париетальной коры; и аффективная сеть, состоящая из медиального таламуса, передней поясной извилины и префронтальной коры.Эти две сети опосредуют физические и эмоциональные аспекты боли20. Некоторые реакции на вредные раздражители могут указывать на активацию сенсорной сети. Но, как указывают Афина Демерци и Стивен Лаурис, большинство действий, связанных с пагубной стимуляцией — открытие глаз, учащенное дыхание, учащенное сердцебиение и артериальное давление — имеют подкорковое происхождение и «не обязательно отражают сознательное восприятие боли» (стр. 92) .20 Демерци и Лаурис далее делят боль на ноцицепцию и страдание (стр.95) .20 Первый относится к реакции на вредную периферическую стимуляцию, а второй относится к эмоциональному переживанию этой стимуляции. Хотя эти определения были даны в контексте пациентов с минимальным сознанием после черепно-мозговой травмы, они также применимы к случаям, когда пациенты, находящиеся под наркозом, выходят из бессознательного состояния в сознание.
Многие нейробиологи полагают, что ноцицепция свидетельствует о боли и что это рекомендует обезболивание. Однако то, что ноцицептивная сеть активна и пациент сознательно воспринимает боль s , не означает, что аффективная сеть, опосредующая эмоциональные реакции на боль, также активна.Любая боль может навредить тому, кто ее испытывает, особенно боль от пореза и прижигания во время операции. Однако более вредным, чем чувство боли, является эмоциональная реакция на нее, которая может вызвать страдание. Если вредная стимуляция активировала сенсорную сеть, но не аффективную сеть во время осознания анестезии, тогда пациент мог бы чувствовать боль, но не иметь отрицательной аффективной реакции на нее. В этом отношении он не пострадал бы и не пострадал. Любой вред пациенту ограничивался периодом, когда он чувствовал боль.
Помимо того, что страдание вызвано эмоциональными реакциями на боль, страдание также может быть вызвано тревогой в ожидании боли.21 Ожидание боли может вызывать изменения настроения и поведенческие адаптации, связанные со страданием. Чтобы страдать таким образом, пациент, испытывающий интраоперационное осознавание, должен был бы сформировать и сохранить память о восприятии боли, пока он был в сознании. Воспоминание о болезненном опыте может вызвать ужасное ожидание продолжения или нового переживания боли.Страдание можно предотвратить, не допуская способности вспоминать о боли. Это могло произойти из-за амнестического действия анестетика или препарата, блокирующего память, когда пациент был в курсе. Эффект лекарства, заключающийся в нарушении консолидации памяти, заставит пациентку забыть болезненный эпизод и не даст ей страдать от него в том смысле, что он не позволит ей ожидать дополнительных эпизодов того же типа. В некоторых случаях осведомленности об анестезии пациент, которому вводили анальгезию, может не чувствовать боли, но испытывать панику и страдать от нее.Здесь также амнестический эффект анестетика может заставить пациента забыть о панике и предотвратить развитие неблагоприятных психологических последствий переживания.
Случаи с наибольшим потенциалом вреда — это случаи с непреднамеренной и неожиданной полной интраоперационной осведомленностью и полным отзывом. К ним часто относятся пациенты с нарушенными физиологическими функциями, которые могут переносить только более низкую дозу анестетика. Риск причинения вреда наибольший, когда операция связана с нервно-мышечной блокадой.Пациентам вводят парализующий препарат, чтобы они не двигались и не мешали интубации и аппарату ИВЛ, который дышит за них под общим наркозом. Осведомленность в этих случаях может быть особенно травмирующей, потому что пациентка не может показать, что она осведомлена. Когда пациентка не может открыть глаза, это похоже на опыт пациентов с тяжелым синдромом запертости. Такие устройства, как биспектральный индекс (BIS) и монитор концентрации анестетика в конце выдоха (ETAC), могут не обнаруживать активацию подкорковых и корковых цепей, опосредующих сознание.Поскольку эти устройства не измеряют сознание , , могут отсутствовать объективные показатели осведомленности о наркозе . Когда такой пациент осознает, он может запаниковать от ощущения удушья из-за того, что не может дышать самостоятельно. Это чувство и пережитая потеря контроля над телом могут усиливаться из-за отсутствия проприоцептивной и соматосенсорной обратной связи от тела к мозгу, учитывая парализующий эффект препарата. Местные анестетики, блокирующие болевые пути в конечностях, имеют гораздо более ограниченное влияние на эти типы обратной связи, поскольку они затрагивают только части тела, а не все тело.Риск паники можно было бы минимизировать, если бы анестезиолог перед операцией проинформировал пациента о том, что он получит парализующее лекарство, при условии, что он сформировал и сохранил память об этой информации. Это может быть необходимым компонентом информированного согласия пациента на операцию . Но поскольку осознание в этих случаях не предназначено или не ожидается, осознание может заставить пациента воспринять его как опасный для жизни опыт и развить травмирующее воспоминание о нем.
Обеспечение различных периодов и уровней осведомленности во время некоторых процедур, включающих общую анестезию или седацию, может избежать нежелательных интраоперационных и послеоперационных результатов, поскольку позволяет взаимодействовать между пациентом и анестезиологом.Информирование пациента перед операцией о том, что она будет знать во время процедуры для этой цели, может вызвать ожидание осознания, которое ослабит любое беспокойство или дистресс, которые она может испытать, когда она осознает. При ожидаемом осознании системы страха и паники в миндалине и стволе мозга могут быть подготовлены к переживанию и не активироваться в той же степени, как в случае непреднамеренного и неожиданного осознания. Но позволить пациентам пробудиться невозможно, когда их режут и прижигают.Таким образом, количество случаев, когда осведомленность была разрешена во время операции, будет ограничено.
При амбулаторных процедурах, таких как биопсия и эндоскопия с применением амнестических седативных средств, врач может сказать пациенту, что она может чувствовать незначительную боль или дискомфорт, но не помнит об этом. Это может повлиять на ожидания пациента, ослабить любую тревогу в ожидании и смягчить ее восприятие и эмоциональную реакцию на любую боль, которую она может почувствовать во время процедуры. Хирургия под общим наркозом существенно отличается.Было бы неправильно говорить пациенту, что любая боль, которую она почувствует во время серьезной операции, не принесет ей вреда, потому что она не помнит ее. Это связано с тем, что переживание боли или паники не ожидается и не должно произойти, степень боли или паники будет намного выше, чем при амбулаторной процедуре, и невозможно предсказать, будет или не будет пациент вспомни это.
Учитывая потенциальную возможность непреднамеренной интраоперационной осведомленности, должен ли анестезиолог проинформировать пациентку перед операцией о том, что она может узнать об этом? Некоторые утверждают, что более высокая вероятность вреда от предоперационной тревоги и более низкая вероятность интраоперационного осознания может послужить причиной против того, чтобы анестезиолог сообщал пациенту о том, что может не произойти.Другие утверждают, что пациенты должны быть проинформированы о вероятности любых нежелательных событий, которые могут произойти во время операции. Ограничение информации из соображений предоперационной тревожности могло быть чрезмерно патерналистским. Что еще более важно, это может предотвратить вмешательства, которые могут предотвратить долгосрочный вред пациенту в результате этих событий. Перед операцией пациент мог условно дать согласие на эти вмешательства, чтобы предотвратить консолидацию памяти на основе этой информации. Следует или не следует информировать пациента о вероятности интраоперационной осведомленности, зависит от того, как интерпретировать информированное согласие и уважение к автономии пациента.Более сильная интерпретация потребовала бы рассказать пациенту обо всех возможных сценариях, подчеркивая при этом низкую вероятность осознания. Более слабая интерпретация дает основание говорить пациенту только о вероятных сценариях, и это может исключить любое упоминание об интраоперационной осведомленности. Не все пациенты хотят быть полностью информированными обо всех событиях, которые могут произойти во время процедуры. Некоторым нужно больше информации, чем другим. О том, какой объем информации следует предоставить пациенту, можно судить на основе беседы между анестезиологом и пациентом перед операцией.Это будет зависеть от того, будет ли пациент рисковать стать осведомленным. Это также будет зависеть от того, можно ли вводить лекарства до операции или во время операции, чтобы предотвратить или стереть воспоминания об осознании, если это действительно произошло.
У пациентов есть различия в механизмах консолидации и реконсолидации памяти. Воспоминания о травматических переживаниях могут быть сознательно доступны для некоторых пациентов, но не для других, и это может быть функцией экспрессии генов в головном мозге или сопутствующих психоневрологических состояний.Факторы, помимо самого осознания, могут повлиять на то, развил ли пациент воспоминания о патологическом страхе. Основная проблема заключается в том, что сложно определить, осознавал ли пациент процедуру или знал ли она о ней. Связанная с этим проблема заключается в том, чтобы выяснить, вызывает ли анестетик амнезию, несмотря на периоды осознания. Некоторые пациенты после операции отрицают, что осознают это во время процедуры, несмотря на выполнение команд и ведение разговора с хирургом и анестезиологом. Эти случаи следует отличать от приступов абсанса, когда пациент может выполнять команды, несмотря на сильно сниженную или отсутствующую осведомленность.Случаи поведения, указывающего на осведомленность, показывают, что ретроспективное забвение не является доказательством бессознательного состояния. Невозможно напрямую обнаружить сознательное осознавание и узнать, осознает ли пациент это состояние или на каком его уровне22. О сознании можно лишь косвенно вывести наблюдение, нейровизуализацию или электрофизиологию, а это ошибочные показатели нейронных и психических процессов. Отсутствие доказательств не является доказательством отсутствия23. Но очевидное отсутствие доказательств также не является доказательством присутствия.Отсутствие объективных признаков осознания не доказывает, что пациент находится без сознания. Однако без каких-либо доказательств было бы безосновательно предполагать, что у пациента был какой-то уровень осведомленности. Неврологические критерии, необходимые для окончательного утверждения о любом состоянии, могут быть недоступны. Единственный способ узнать, осведомлена ли пациентка, — это ее послеоперационный отчет от первого лица об осознании, основанный на воспоминаниях об опыте. Это предполагает, что память пациента не была воображена или искажена, а является точным представлением того, что произошло на самом деле.
Здесь есть три основных проблемы. Первый — это онтологический вопрос о том, знает ли пациент об этом или знал. Второй — это эпистемологический вопрос о том, какие эмпирические данные позволяют узнать, осведомлена ли она об этом или знала. Третий — это нормативный вопрос о том, может ли пациент пострадать от осознания и воспоминания об этом. Онтологический вопрос основан на эпистемологическом вопросе, поскольку эмпирические данные необходимы, чтобы сделать и поддержать утверждение об осведомленности. И нормативный вопрос зависит от двух других.Предоставление ответов на них затруднено не только отсутствием надежных доказательств осведомленности как таковой, но и уровнем осведомленности. Это имеет отношение к вопросу о вреде из-за различных эффектов анестезии на активность в областях мозга, опосредующих боль, страдание и память, когда пациент постепенно переходит из бессознательного в сознательное состояние. Без объективных доказательств интраоперационной осведомленности и без точного отчета об осведомленности от пациента может быть невозможно узнать, был ли пациент феноменально сознательным и на каком уровне.
Эта проблема является этически значимой, поскольку пациент может ощущать осведомленность об анестезии, которая не может быть объективно обнаружена с помощью устройств наблюдения или мониторинга. Она может испытывать боль, дистресс или панику и формировать воспоминания об этих феноменальных состояниях, но не может восстановить воспоминания значительно позже. К тому времени, возможно, будет невозможно стереть память, потому что она будет внедрена за пределами точки, где лекарство может нарушить консолидацию и повторную консолидацию. Таким образом, обнаружение осведомленности во время операции или сообщение об этом сразу после этого будет иметь решающее значение для вмешательства, направленного на предотвращение того, что может быть необратимо пагубным воздействием памяти.Беспокойство вызывает не только интраоперационный период, когда пациент может испытывать боль и дистресс, но также послеоперационный период и возможность развития психического расстройства из-за воспоминаний об эмоционально заряженном интраоперационном опыте. Давайте рассмотрим некоторые фармакологические вмешательства, которые могут предотвратить сохранение такой памяти и вред, связанный с ней.
Этика индуцированной амнезии
Если у пациента, подвергающегося хирургическому вмешательству, появляются признаки осознания, ему можно дать более высокую дозу анестетика, чтобы вызвать возвращение в бессознательное состояние.Тем не менее, слишком много анестезии или седативного средства могут быть столь же вредными, как и слишком маленькое. Помимо потенциальных побочных эффектов на кардиореспираторную функцию, более высокие концентрации могут подавлять некоторые когнитивные функции и приводить к когнитивным нарушениям, которые могут длиться в течение нескольких дней, месяцев или даже лет после операции. Например, глубокая седация связана с высокой частотой послеоперационного делирия. Также более высокая концентрация анестетика не стерла бы воспоминание об осознании. Хотя анестетики могут мешать консолидации памяти, они не влияют на воспоминания, которые были повторно консолидированы.Но предоперационная инфузия мидазолама может предотвратить формирование памяти об осознанности. Без воспоминаний об опыте любая боль или страдание будут ограничены временем, когда пациент их почувствовал, и не будут возвращены после процедуры.
Будет ли анестезиолог этически оправданным назначать блокирующее память лекарство, если пациент не согласен на это? Если приход в сознание был непредсказуемым, то введение такого препарата было бы оправданным, чтобы предотвратить его запоминание из-за психологических последствий.При условии, что это вмешательство не имело каких-либо известных или предсказуемых негативных последствий и не влияло на другие системы памяти, большинство пациентов, вероятно, захотят его . Отказ от введения препарата может быть расценен как халатное упущение, хотя это потребует четко определенного количественного риска осведомленности для конкретного пациента.
В случаях, когда воспоминание об осведомленности об анестезии не могло быть предотвращено предоперационной инфузией мидазолама или интраоперационной инфузией пропофола , пациенту после процедуры можно было назначить ингибитор синтеза белка, чтобы нарушить реконсолидацию и, возможно, стереть память.Подобно другим воспоминаниям, оно w должно быть более лабильным и поддающимся манипуляциям, когда пациент извлекает его во время отзыва24. Однако, как уже отмечалось, потенциал достижения этого эффекта будет тем меньше, чем дольше будет период между консолидацией и извлечением. Если бы этот период был коротким и нейронное представление воспоминаний о страхе было локализовано в миндалевидном теле, то такое лекарство могло бы нацелить и погасить его. Прямое воздействие на память и индукция амнезии было бы предпочтительнее, чем сохранение ее и только смягчение ее эмоционального содержания с помощью норадреноблокирующего препарата, такого как пропранолол.Это может предотвратить психологические последствия, удалив не только часть его содержания, но и всю память. Не было бы остаточных эмоциональных ассоциаций с воспоминаниями, если бы наркотик стирал свое эмоциональное представление в мозгу. Это вмешательство также будет лучше, чем когнитивно-поведенческая терапия, где многократное описание опыта, чтобы справиться с ним, могло бы реактивировать, а не ослабить отрицательную валентность памяти. Посттравматическое стрессовое расстройство, паника и общая тревога — это расстройства памяти, связанные с определенным стимулом.Стирание воспоминаний о раздражителе могло бы предотвратить расстройство и тем самым предотвратить нанесение вреда.
Тем не менее, фармакологически индуцированная амнезия должна быть достаточно избирательной, чтобы не нарушать механизмы памяти, опосредующие нормальные реакции страха и паники в миндалине и стволе мозга. Не все воспоминания о страхе патологичны. Многие из них адаптивны и имеют решающее значение для выживания. Неспособность сохранять воспоминания о некоторых пугающих событиях может быть столь же вредной, как и способность сохранять воспоминания о других.Прием препарата для предотвращения или контроля одного расстройства может привести к возникновению другого. Кодирование и консолидация воспоминаний о страхе включает взаимодействие между миндалевидным телом и комплексом гиппокампа.25 Нацеливание на эти воспоминания должно быть достаточно избирательным, чтобы не подавлять синтез белка, необходимого для кодирования, консолидации и повторной консолидации эмоционально положительных или нейтральных эпизодических воспоминаний в гиппокампальном комплексе и его проекции на места хранения в неокортексе. Также следует избегать неявных процедурных механизмов памяти, необходимых для обучения и применения моторных навыков . Любая попытка стереть воспоминания о страшном опыте потребует тщательного рассмотрения нейрохимических эффектов препарата и того, как оно может повлиять на другие системы памяти.
Если бы лекарство могло точно воздействовать на небольшую область мозга, такую как миндалевидное тело, и если бы память была локализована в этой области, тогда можно было бы стереть представление воспоминаний и минимизировать риск воздействия препарата на другие воспоминания . Но нельзя предполагать специфики препаратов.Пациенту придется взвесить риск возможного развития психопатологии, не принимая лекарство, с риском его приема и, возможно, вызвать нежелательные побочные эффекты в других воспоминаниях. Взвешивание этих вариантов будет затруднено из-за неуверенности в том, каковы будут последствия приема или отказа от препарата, стирающего память. Уважение к автономии предполагает, что у пациента должно быть право принимать это решение, поскольку ему придется жить с его последствиями. Учитывая узкий временной интервал для стирания памяти, пациент, сообщающий информацию, должен будет быстро обработать информацию, представленную ему анестезиологом.Этот временной фактор и неопределенность информации могут сделать это трудным решением. Однако трудные решения о том, как вмешательства могут повлиять на мозг и разум, не оправдывают ограничения автономии пациентов путем утаивания от них соответствующей информации. Если лекарство, которое могло стереть воспоминание о травматическом интраоперационном опыте, было доступно, то пациентка, у которой был этот опыт и воспоминания о нем, должна иметь право знать о его доступности и принимать лекарство, если она сочла, что это было в ее лучших проявлениях. интерес к этому.При условии, что пациентка была достаточно компетентной, чтобы сопоставить потенциальную пользу с потенциальными затратами, уважение ее автономии обязывало анестезиолога предоставить ей эту информацию о лекарстве и его известных и неизвестных эффектах. Заявление о том, что лекарство обладает неизвестным действием, не означает, что анестезиолог не выполнит свои обязательства по раскрытию информации или непричинению вреда. Поскольку нет данных клинических испытаний о безопасности или эффективности ингибиторов синтеза белка для стирания памяти у людей, возникнет подлинная неопределенность в отношении того, как препарат повлияет на мозг и разум человека.
В качестве альтернативы, пациента можно спросить перед операцией, хочет ли он фармакологически индуцированной амнезии в случае интраоперационной осведомленности. 26 Это предполагает, что осведомленность может быть обнаружена и что лекарство окажет особое амнестическое действие на конкретную память. Это важные предположения. Даже если устройства для мониторинга будут усовершенствованы до такой степени, что они смогут обнаруживать осведомленность, а лекарство может выборочно стереть воспоминания об этом, упоминание о возможности прийти в сознание во время операции может нанести вред пациенту, заставив его с тревогой ожидать этого.Но потенциальный вред от предоперационной тревожности необходимо соизмерять с потенциальным вредом, который может принести развитие памяти из-за интраоперационного осознания и потери возможности предотвратить его. Решение о том, что следует делать в этом случае, должно быть основано на том факте, что не у всех пациентов, испытывающих осознание, развивается память или психическое расстройство из-за этого. Тем не менее, предоставление информации о риске осознания и вспоминания дало бы пациенту некоторый контроль над тем, что она может испытать во время процедуры.Эта причина информирования пациента о возможности вмешательства во время операции для предотвращения консолидации памяти перевесит любую конкурирующую причину утаивания информации. Контроль над пациентом переходил с того момента, когда она согласилась на такое вмешательство или отказалась от него, на то время, когда она находилась под наркозом и не имела способности принимать решения.
Этические проблемы могут возникать не из-за самого опыта осведомленности об анестезии, а из-за событий, происходящих, пока пациент осведомлен.Некоторые пациенты могут слышать тревожные комментарии хирурга или анестезиолога, которые не были предназначены для того, чтобы их услышать. Предположим, что пациенту с колоректальным раком проводится резекция толстой кишки. Хирург комментирует плохой прогноз после закрытия разреза, и пациент слышит это, когда действие анестетика заканчивается. Воспоминание об этих словах может усугубить страдания пациента после операции. Если анестезиолог обнаружил, что пациент знал и слышал хирурга, то введение амнезиального препарата для нарушения консолидации воспоминаний о комментарии могло уменьшить послеоперационный вред.Аналогичное действие было выполнено в реальном случае. Женщина, проходящая биопсию в сознании, услышала комментарий о том, что образец ткани является злокачественным. Комментарий вызвал у пациента эмоциональный всплеск. Затем анестезиолог немедленно ввел пациенту пропофол, но не для того, чтобы успокоить ее, а для предотвращения консолидации воспоминаний о комментарии. Она не могла вспомнить опыт после процедуры.27 Обязан ли анестезиолог проинформировать пациента об этом вмешательстве, и если да, то как эта информация должна была быть представлена - это отдельные вопросы.Поскольку действие, направленное на предотвращение воспоминаний о непредвиденном травмирующем событии с потенциально опасными последствиями, стирание памяти анестезиологом в этих гипотетических и реальных случаях кажется оправданным. Пациенту не было предложено выбрать пропофол. Хотя во время инцидента она не находилась под действием седативных препаратов, ее повышенное эмоциональное состояние, вероятно, помешало бы ее познавательной способности принимать осознанное решение. Кроме того, учитывая узкий интервал времени для нарушения консолидации памяти с помощью пропофола, вопрос пациента во время процедуры, хочет ли она, чтобы это вмешательство выходило за пределы этого интервала, и предотвратило бы предполагаемый эффект.По этим причинам спрашивать пациентку в этой ситуации, хочет ли она этого, было бы невозможно.
Случаи, когда лекарство, вызывающее амнезию, может быть введено после операции, могут показаться менее этически проблематичными, поскольку пациент, вспоминающий воспоминания, мог бы выбрать, принять или отклонить лекарство. Но ограниченное время, в течение которого препарат стирает память, может ограничить размышления и решения пациента. Если осознание не обнаруживается во время операции и не известно до тех пор, пока пациент не сообщит об этом позже, это позволит воспоминаниям об опыте консолидироваться и повторно консолидироваться в мозгу пациента.Хотя у пациента должен быть выбор, чтобы стереть воспоминания об осознании, очевидно, что предпочтительнее в первую очередь предотвращать формирование воспоминаний, особенно с учетом сложности манипулирования воспоминаниями в долговременном хранилище. Это дает более вескую причину для предоперационного информирования пациента о вероятности осознания и интраоперационных вмешательств, чтобы предотвратить формирование воспоминаний об опыте.
Некоторые могут возразить, что ценность стирания воспоминаний о оскорбительном комментарии или преступном действии на теле пациента, когда она была осведомлена во время операции, перевешивается ценностью сохранения памяти для свидетельских показаний против правонарушителя в суде.Тем не менее психологи и теоретики права ставят под сомнение доказательную ценность памяти в свидетельских показаниях очевидцев. Память — это реконструктивный процесс, который дает ошибочное описание прошлых событий. Эмоциональное содержание воспоминаний о травмирующем опыте может сделать его ярким для субъекта, но может исказить фактические детали события при его пересказе. Со временем искажения могут усиливаться. Как отмечают Джойс Лейси и Крейг Старк, «в зале суда« воспоминание »часто неправильно понимается и делаются необоснованные предположения о его достоверности».28 Сохранение в памяти травмирующего опыта для дачи показаний против правонарушителя не гарантирует справедливого исхода. Тем не менее, выбор пациента — стереть воспоминание или сохранить его для этой цели. Точный отзыв и справедливый исход были бы более вероятными, если бы несколько пациентов сообщили, что стали жертвами действий одного и того же врача. Это произошло в случае анестезиолога из Торонто, признанного виновным в изнасиловании 21 пациентки под действием седативных препаратов во время операции.29 Однако даже здесь каждый пациент должен иметь право самостоятельно выбирать, что ему делать с воспоминаниями о своем опыте.
Заключение
С тех пор, как Уильям Мортон продемонстрировал в 1846 году, что вдыхание эфира вызывает анестезию и амнезию, исследования в области анестезии многое сделали для выяснения нейрофизиологической основы сознания и памяти.30 Для пациентов, находящихся под общей анестезией или глубоким седативным действием, граница между сознанием и бессознательным может быть нечеткой. . Поскольку сознание нельзя непосредственно наблюдать, а только косвенно вывести из наблюдения, визуализации или электрофизиологии, и поскольку эти методы подвержены ошибкам, бывают случаи, когда посторонним наблюдателям невозможно узнать, испытывает ли пациент интраоперационное осознание.Об этом можно узнать только из послеоперационного отчета пациента. В отсутствие припоминания, если нельзя ответить на онтологические и эпистемологические вопросы об осознании, то нельзя ответить и на нормативный вопрос о том, причиняет ли оно вред пациенту.
Когда во время операции обнаруживается интраоперационная осведомленность, анестезиолог может ввести лекарство, такое как пропофол или анизомицин, для предотвращения консолидации воспоминаний об этом опыте без согласия пациента.Предполагая, что лекарство безопасно и эффективно, анестезиолог будет действовать, чтобы предотвратить потенциальный вред пациенту из-за непредвиденного положения дел. Пациентку можно было спросить до операции, хочет ли она такого вмешательства в случае обнаружения осведомленности. Она могла использовать свою автономию, указав, что она хотела бы, чтобы анестезиолог сделал или воздержался от действий, когда анестетик мешает ей действовать. Некоторые пациенты могут быть идентифицированы как подверженные большему риску осведомленности об анестезии, чем другие.Это может заставить анестезиологов информировать этих пациентов об этом риске и о возможных вмешательствах для предотвращения или минимизации его последствий. В случаях, когда осведомленность не была обнаружена во время операции, но пациент сообщил о ней после операции, пациент должен иметь право решать, принимать или не принимать лекарство, чтобы стереть воспоминания о нем. Это решение должно быть основано на том факте, что не у всех пациентов, у которых есть этот опыт, развиваются психопатологии, что препарат может не стирать память и что он может отрицательно влиять на другие воспоминания.Это также должно быть связано с тем фактом, что не все воспоминания являются точными репрезентациями переживаний и могут быть искажены многими факторами.
Сознание приходит по ступеням. Полное осознание и забвение падают на противоположных концах континуума. Примерно в середине этого континуума возникают самые неприятные эмпирические и нормативные вопросы об интраоперационной осведомленности. Именно здесь возникают такие же вопросы относительно манипулирования травматическими воспоминаниями.Формирует ли кто-либо память об осознании и фиксирует ли память опыт, зависит от того, как мозг кодирует, консолидирует и повторно консолидирует информацию. Эти механизмы могут быть нарушены анестезией в более раннее время или препаратами, вызывающими амнезию, в более позднее время. Поскольку фармакологически индуцированная амнезия травматических воспоминаний и нарушений регуляции страха все еще остается в некоторой степени спекулятивной, вопросы о том, как люди могут получить от нее пользу или пострадать, могут еще не дать окончательных ответов.Но, учитывая возрастающую способность нейробиологии манипулировать человеческим сознанием и памятью, обсуждение этих вопросов позволяет многому научиться.
Благодарности
Я благодарен трем анонимным рецензентам и редакторам журнала Journal of Medical Ethics , Доминику Уилкинсону и Джулиану Савулеску за полезные комментарии к более ранним версиям этой статьи.
Как ошибки, связанные с анестезией, могут привести к повреждению мозга
Хотя большинство операций требует той или иной формы анестезии, использование анестезии всегда сопряжено с определенным риском для пациента.По этой причине введение анестезии должно проводиться с большой осторожностью и точностью в сочетании с правильной диагностикой и наблюдением за пациентом. К сожалению, в некоторых случаях после наркоза случаются ошибки и последующие осложнения. Худшие случаи связаны с повреждением мозга или смертью.
В ряде исследований проанализировано количество травм и смертей в результате ошибок анестезии в больницах и хирургических центрах. Одно конкретное исследование, изучавшее записи с 1999 по 2005 год, показало, что ошибки, связанные с проведением анестезии, привели к 34 смертельным случаям и способствовали еще 281 смертельному исходу.
Общая анестезия представляет наибольший риск
Пациентам назначают анестезию тремя различными способами: местную, региональную и общую. Пациенты, находящиеся под общей анестезией, часто подвергаются наибольшему риску. Во время операции под общим наркозом пациента усыпляют. Анестезиологи часто рассказывают своим пациентам о побочных эффектах, которых следует ожидать от общей анестезии. Однако они могут не упоминать или не останавливаться на рисках повреждения мозга или смерти.Эти риски присутствуют даже тогда, когда анестезия применяется при рутинных или плановых операциях.
Злоупотребление наркозом и повреждение головного мозга
В обязанности анестезиолога входит наблюдение за жизненно важными показателями здоровья пациента во время операции. К ним относятся уровень жидкости в крови, артериальное давление и другие важные статистические данные. Однако, если анестезиолог отвлечется, отключит сигналы тревоги, покинет комнату пациента или просто не сможет должным образом наблюдать за пациентом, могут произойти катастрофические результаты.Анестезиологи также могут назначить неправильное лекарство или слишком много правильного лекарства. Любая форма халатности, совершенная анестезиологом указанными выше способами или иным образом, может привести к кислородной недостаточности, инсульту или другим осложнениям, приводящим к повреждению головного мозга.
Конкретные виды злоупотреблений при анестезии, которые могут привести к повреждению головного мозга, включают:
- Недостаточный мониторинг кровотока пациента к мозгу . Во время операции в мозг требуется постоянный поток богатой кислородом крови, чтобы клетки мозга оставались живыми.Это основная работа анестезиолога во время операции. Небрежность со стороны анестезиолога может привести к потере у пациента кровяной жидкости, уменьшая приток крови к мозгу. Возможные последствия для пациента — удары по каждой стороне мозга, приводящие к необратимому повреждению мозга.
- Невозможность заметить рвоту у пациента во время операции . Во время операции у пациента может возникнуть рвота, а затем рвота вдохнет его / ее легкие. Когда это происходит, и это не замечается кем-либо из хирургического персонала или медицинской бригады, вдыхаемая рвота может затруднить дыхание пациента и снизить уровень кислорода в крови и головном мозге — состояние, называемое гипоксией или гипоксическим повреждением мозга.В результате пациент может получить повреждение головного мозга и другие травмы.
- Неправильная интубация пациента . При определенных обстоятельствах анестезиологи должны интубировать пациента во время операции. Это включает размещение трубки в трахее пациента, чтобы открыть дыхательные пути, позволяя пациенту дышать под общей анестезией. Проблемы с дыхательными путями могут возникнуть, когда анестезиолог не может правильно интубировать пациента, преждевременно извлекает трубку или не может закрепить трубку.Любой из этих сбоев может вызвать кислородную недостаточность и повреждение мозга.
- Недостаточное наблюдение за пациентом после операции . Пациента, которому во время операции вводят слишком много анестезии и которому требуется наблюдение, выходящее за рамки часов работы хирургического центра, можно перевести в больницу на ночлег.


 Введение дополнительной дозы анестетика решает эту проблему без физической и психологической травмы для пациента.
Введение дополнительной дозы анестетика решает эту проблему без физической и психологической травмы для пациента.